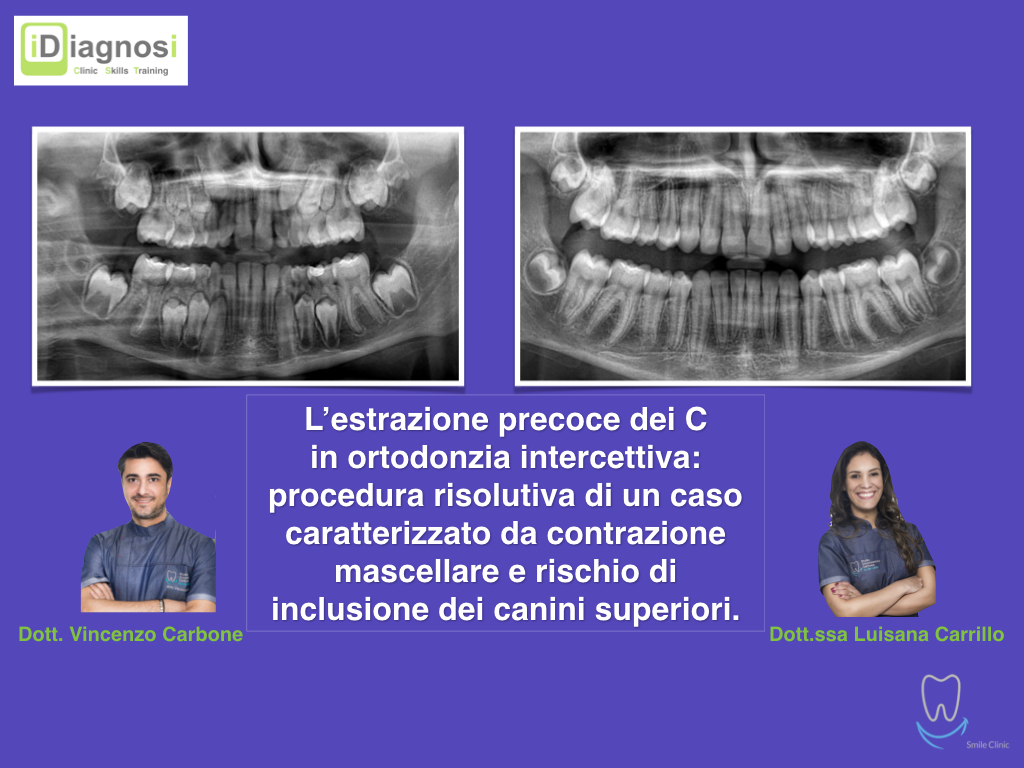
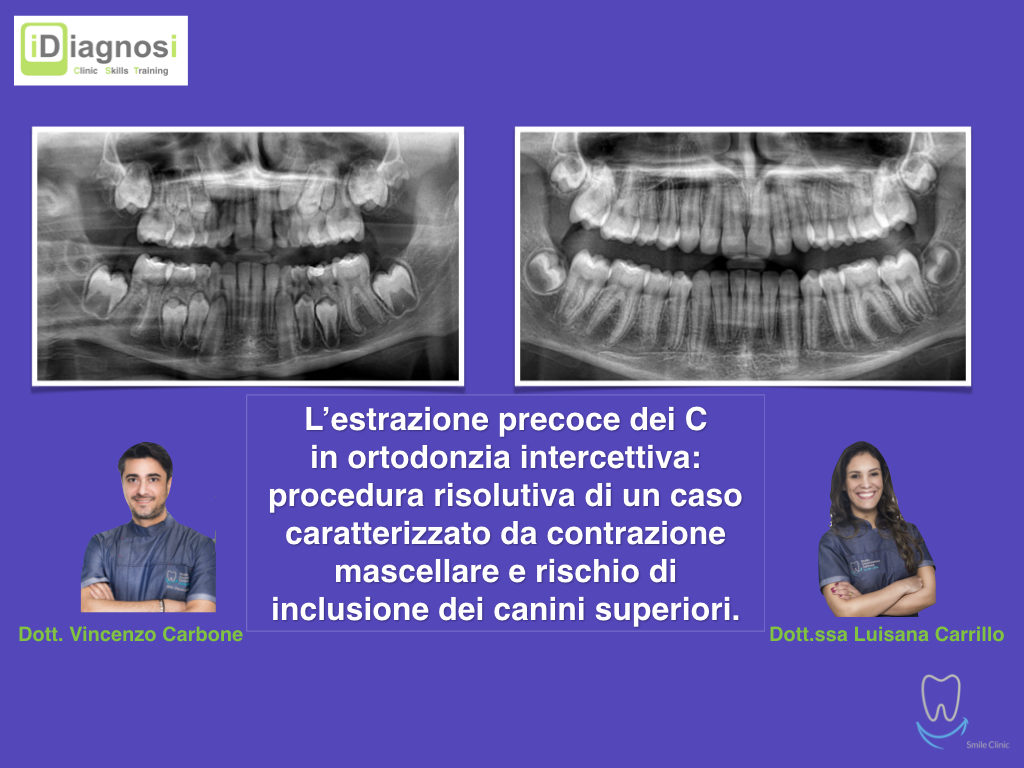
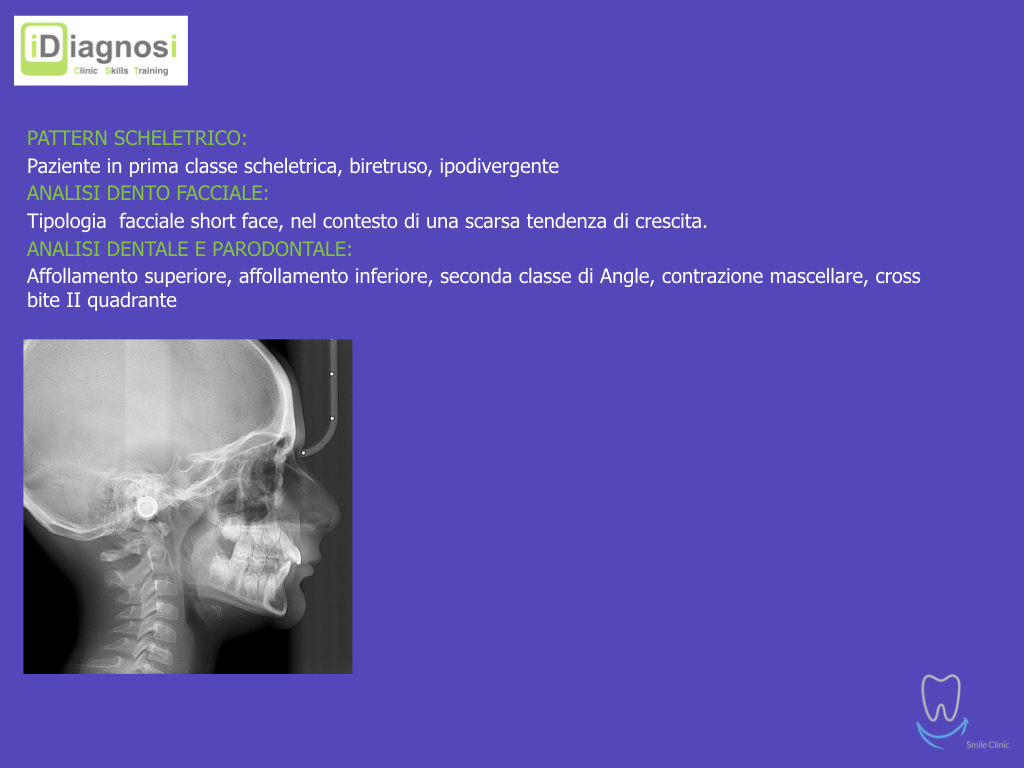
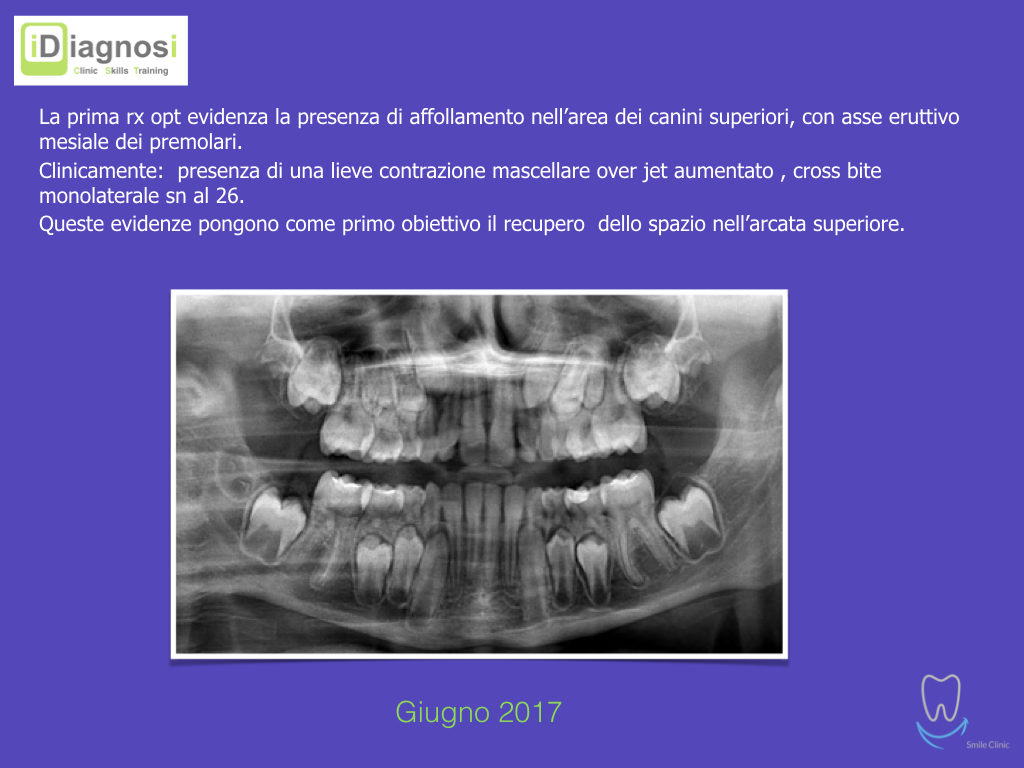
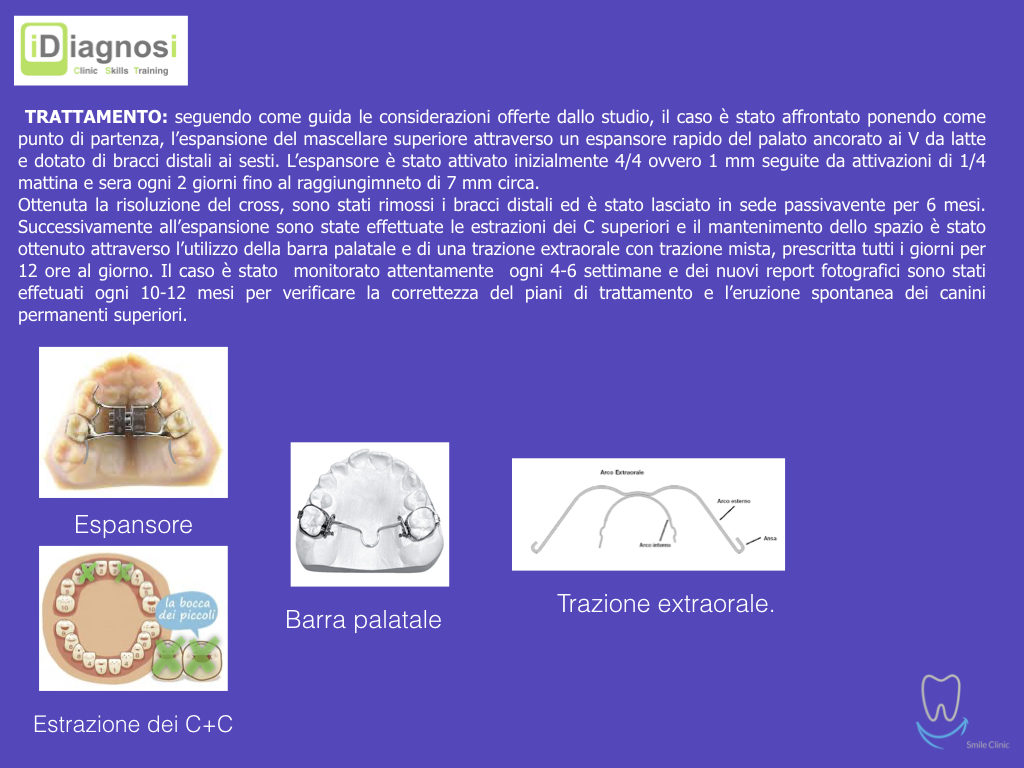
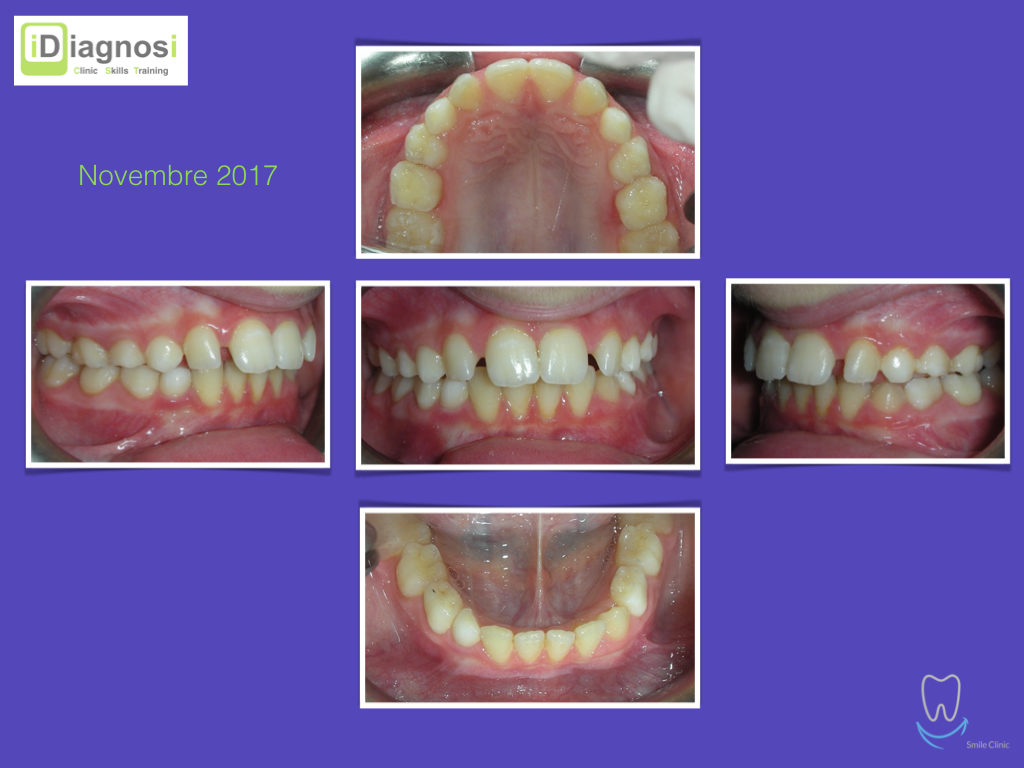
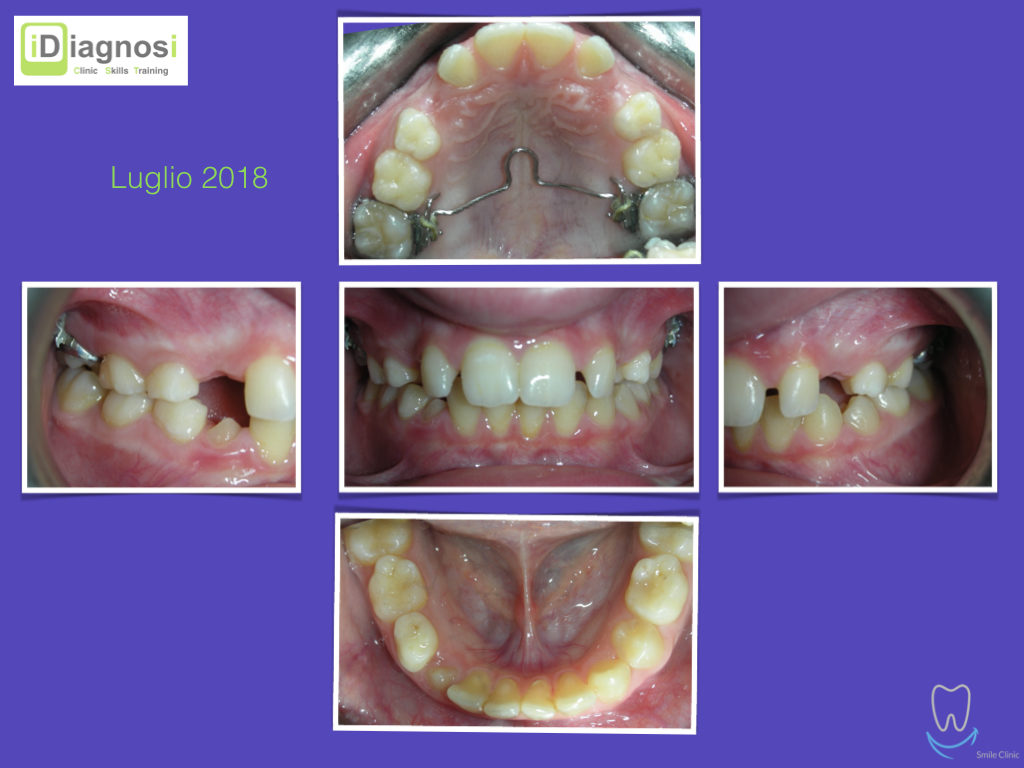
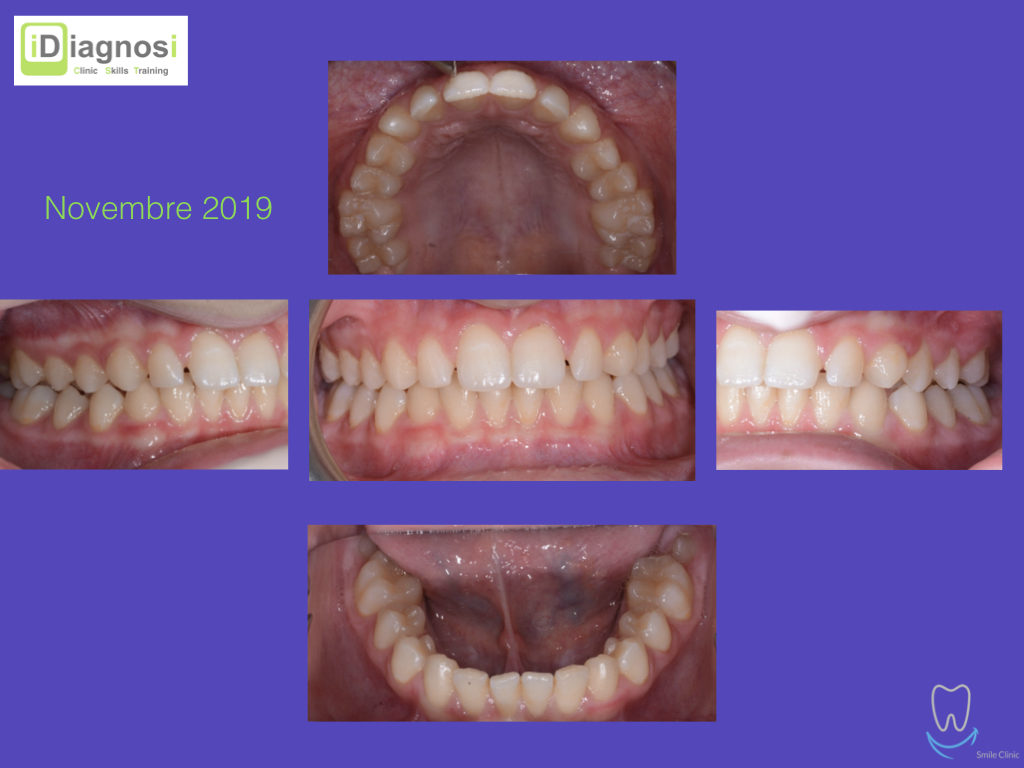
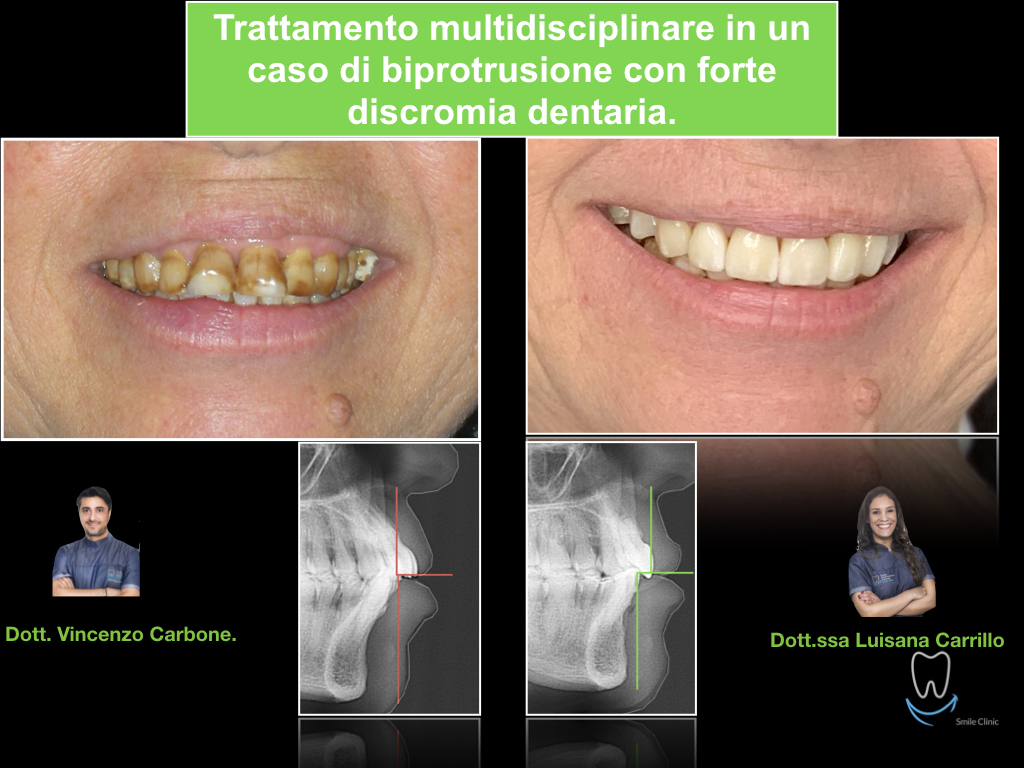
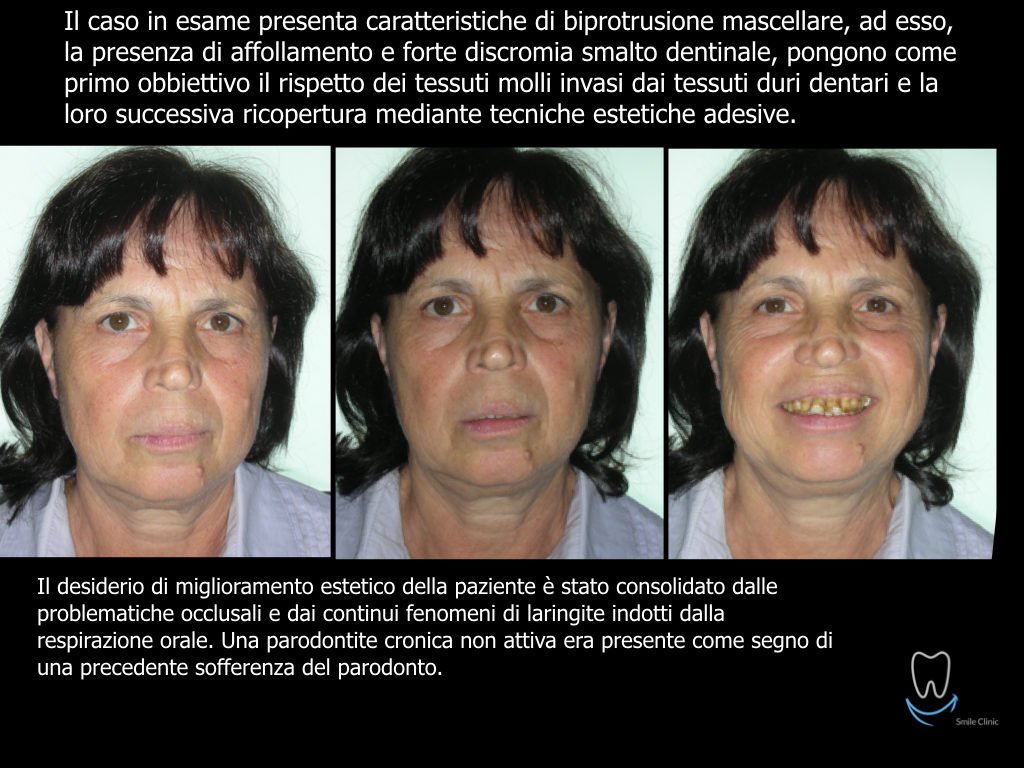
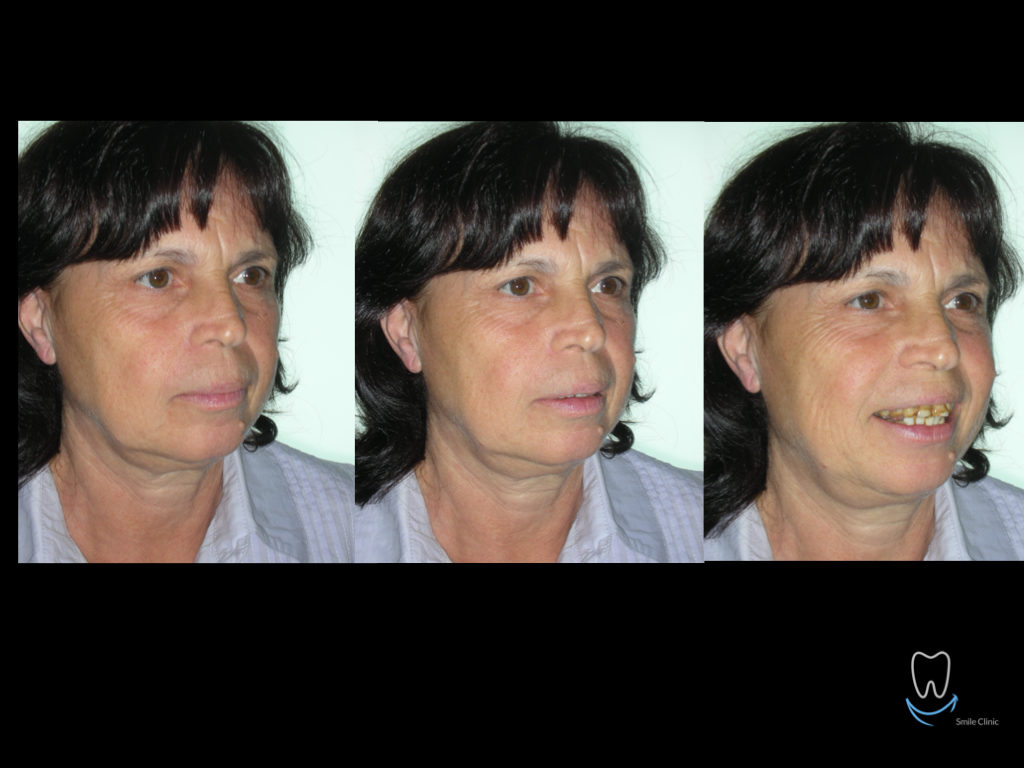
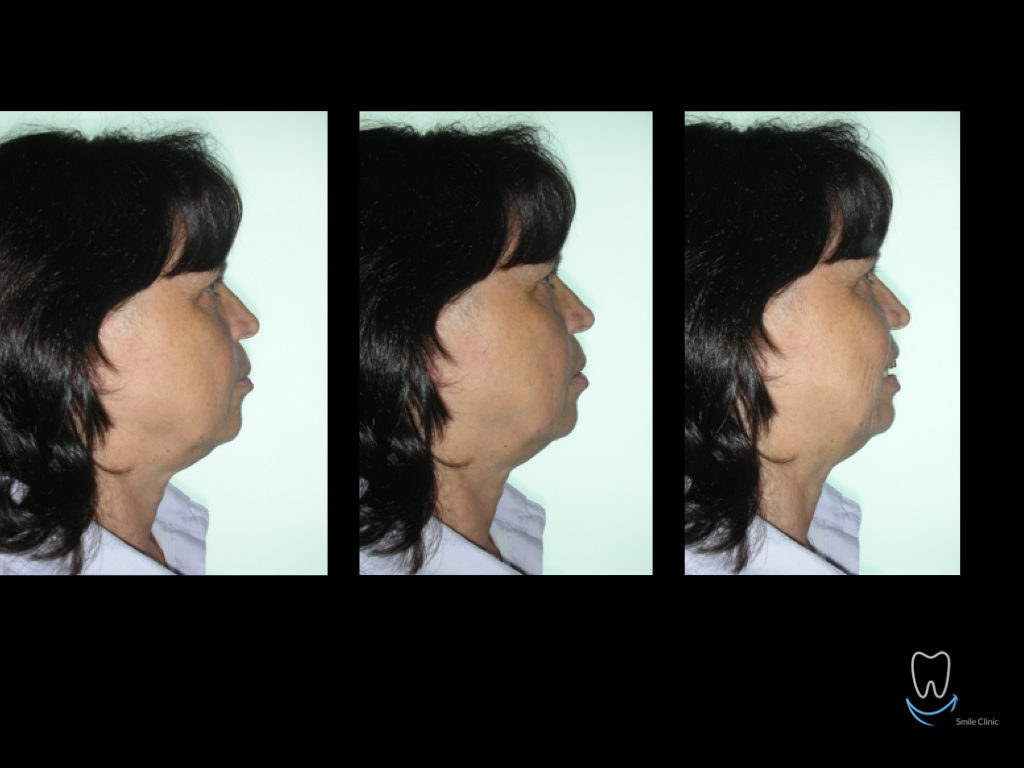
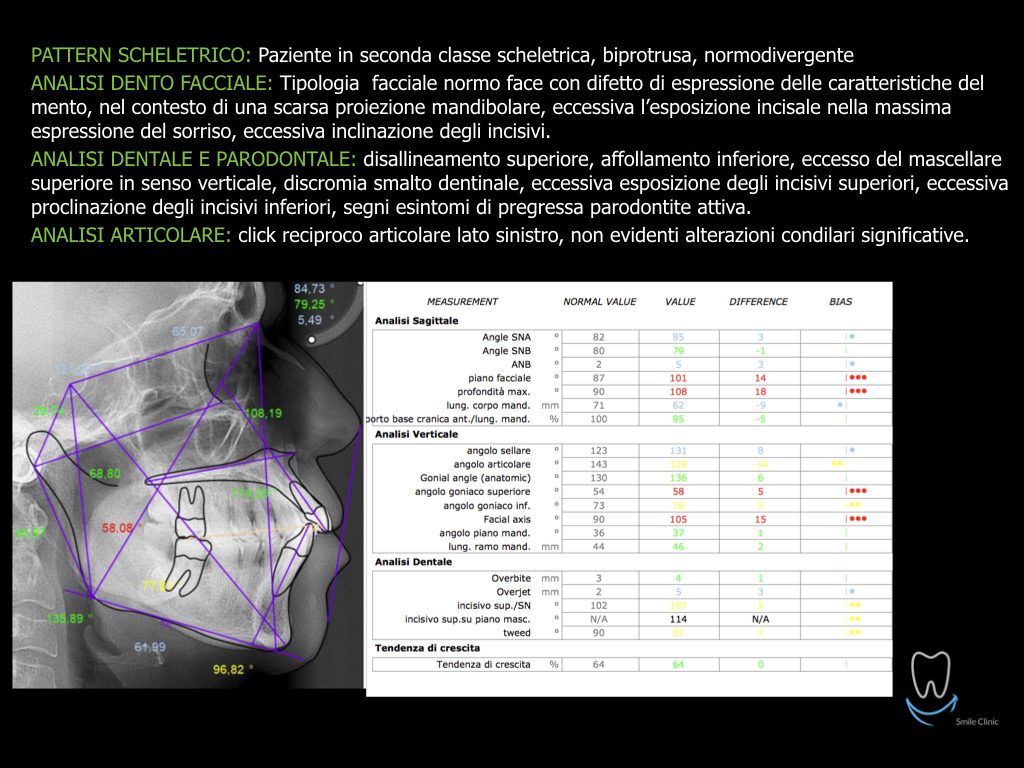
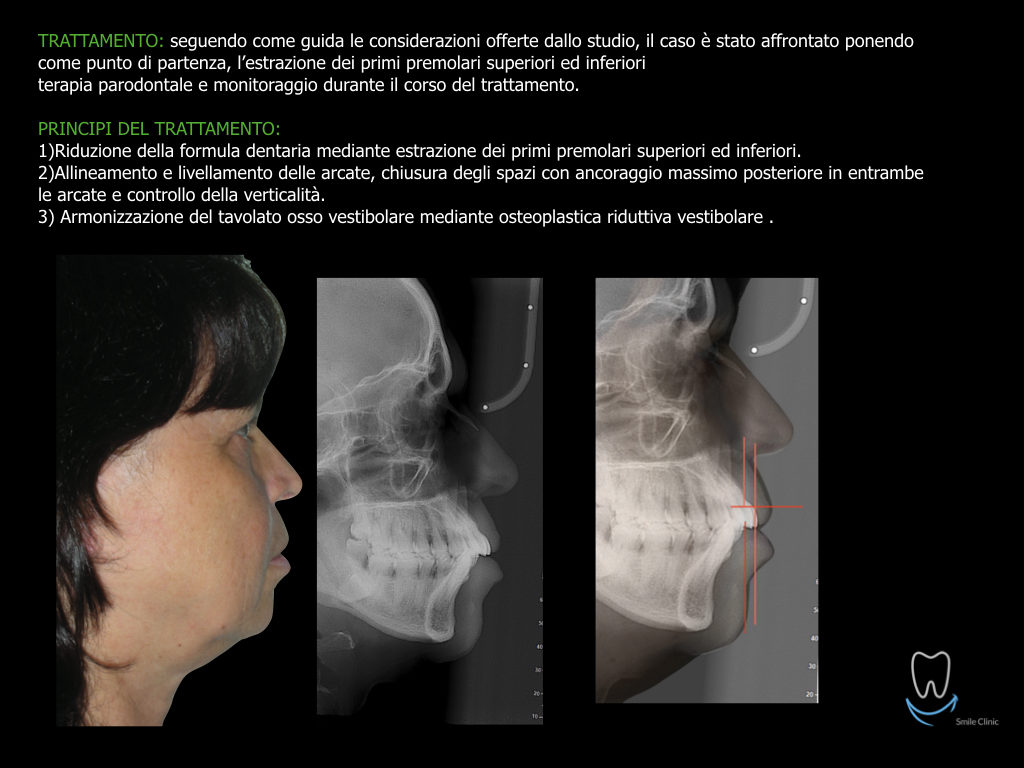
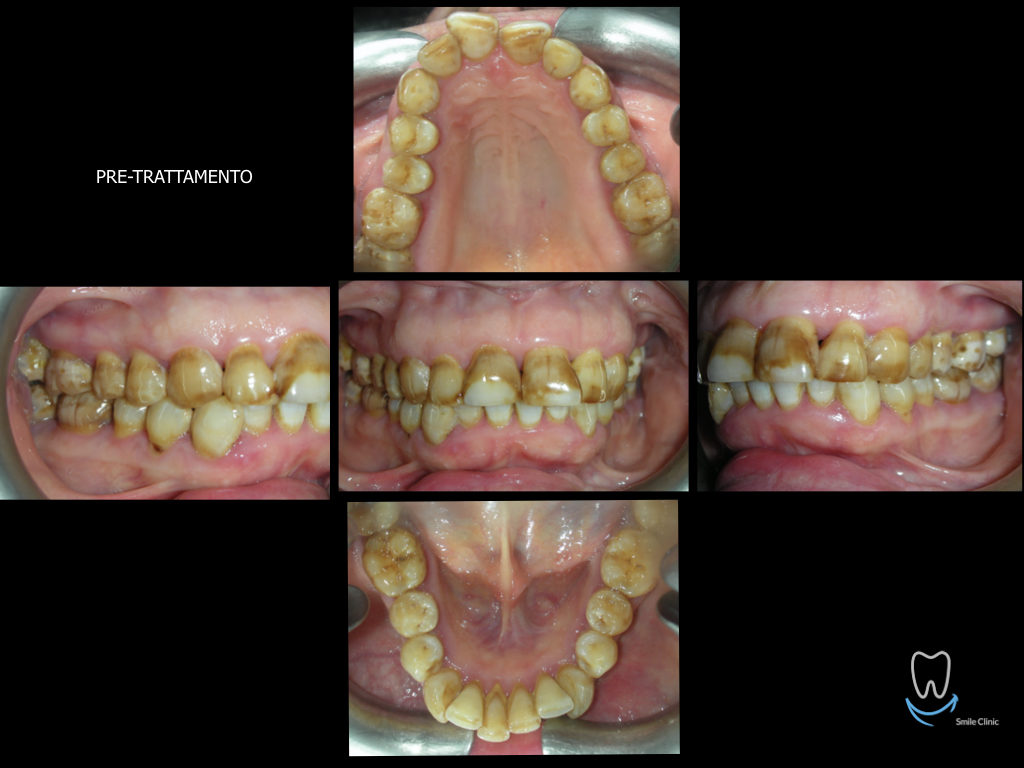
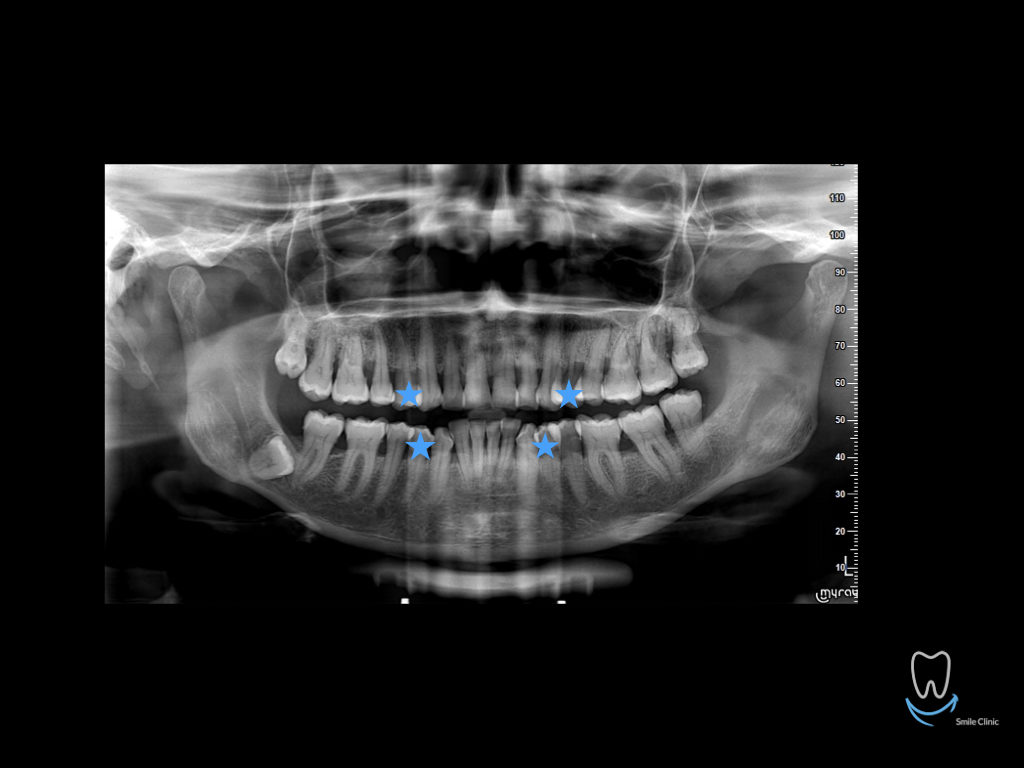
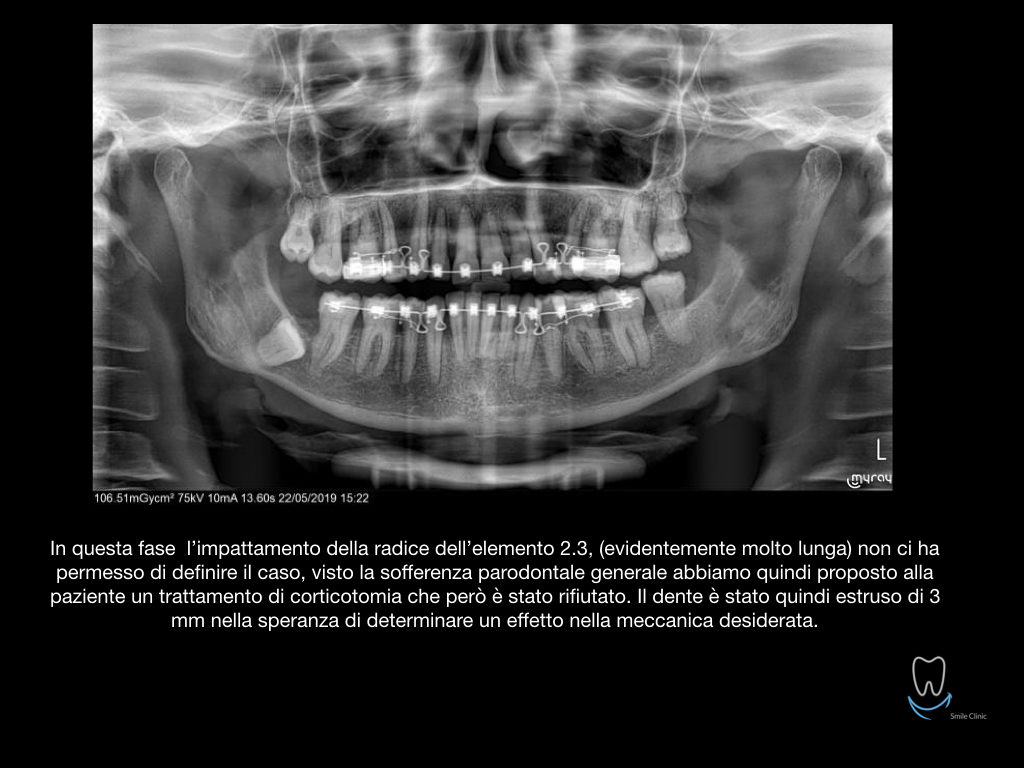
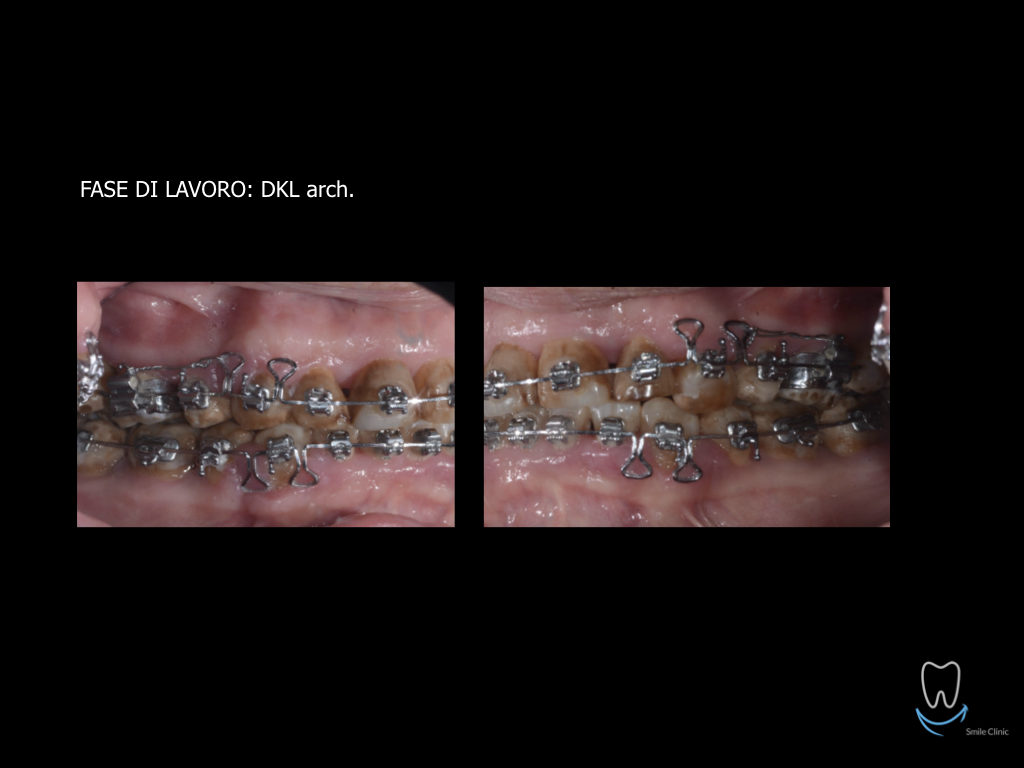
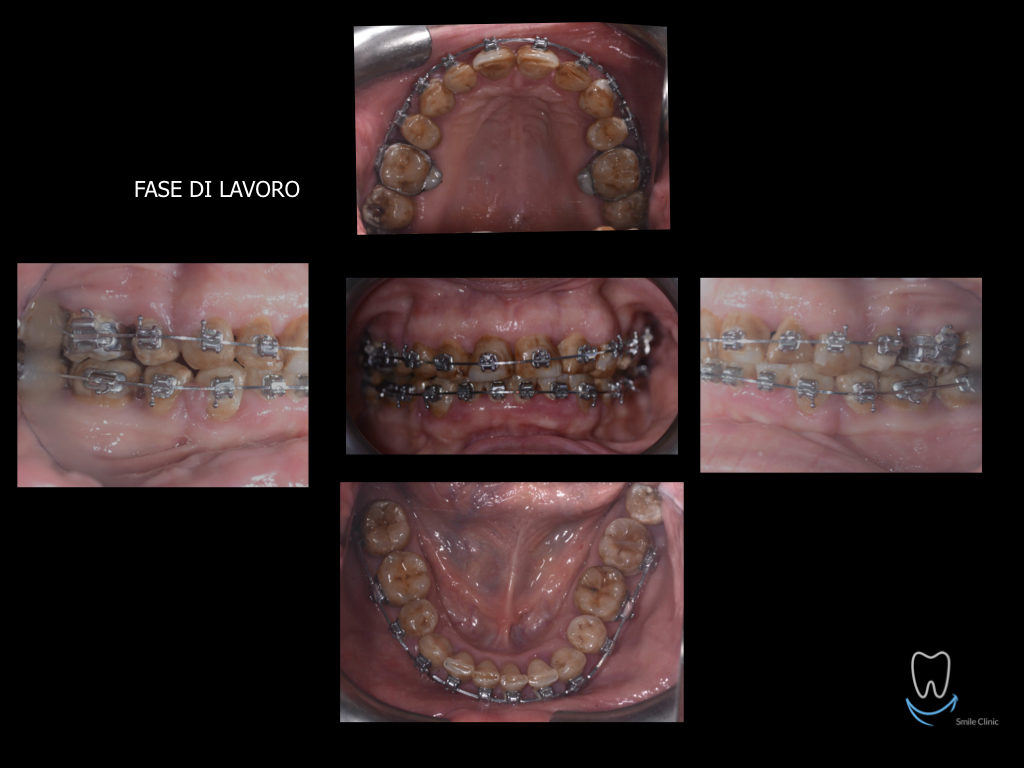
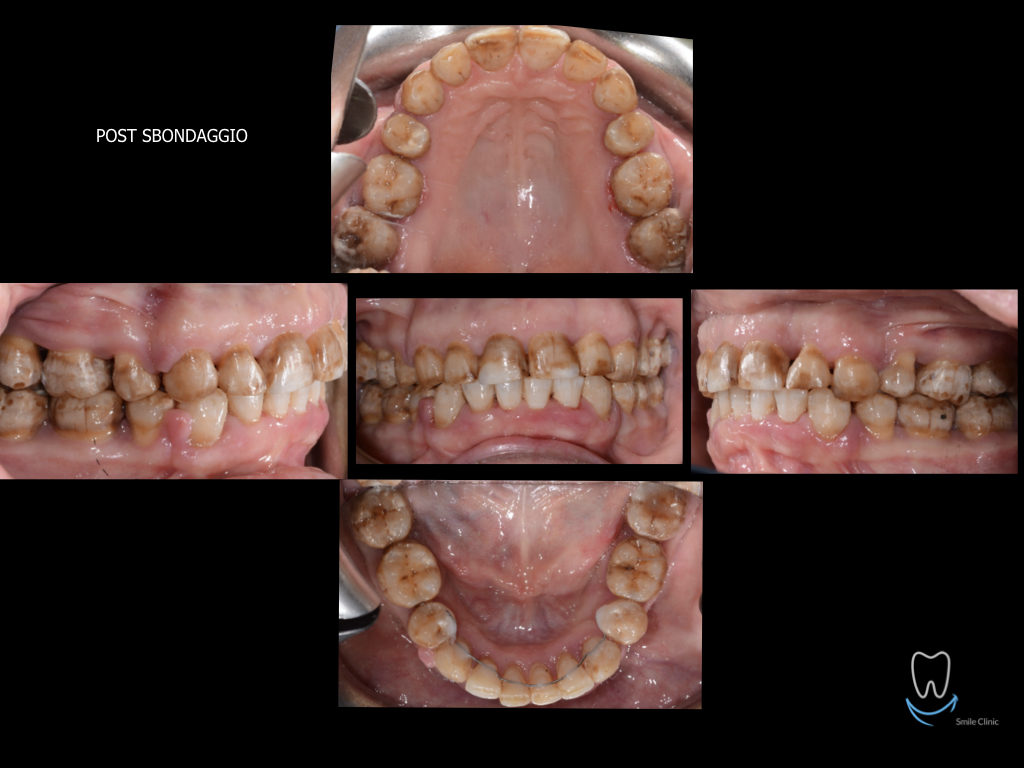
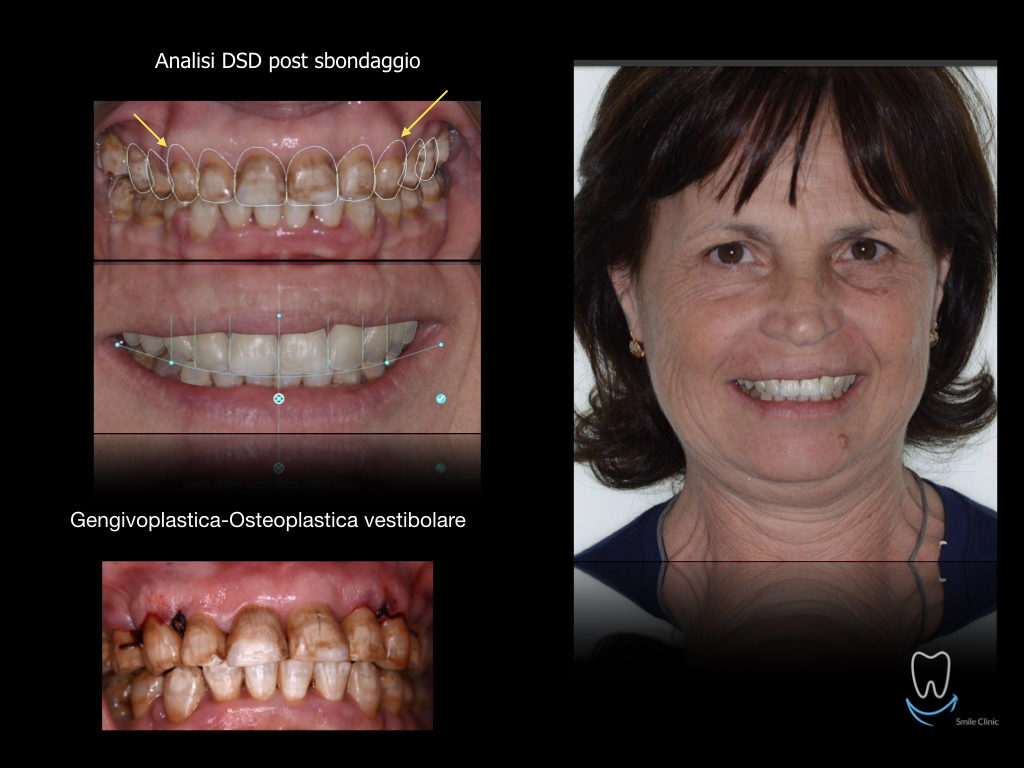
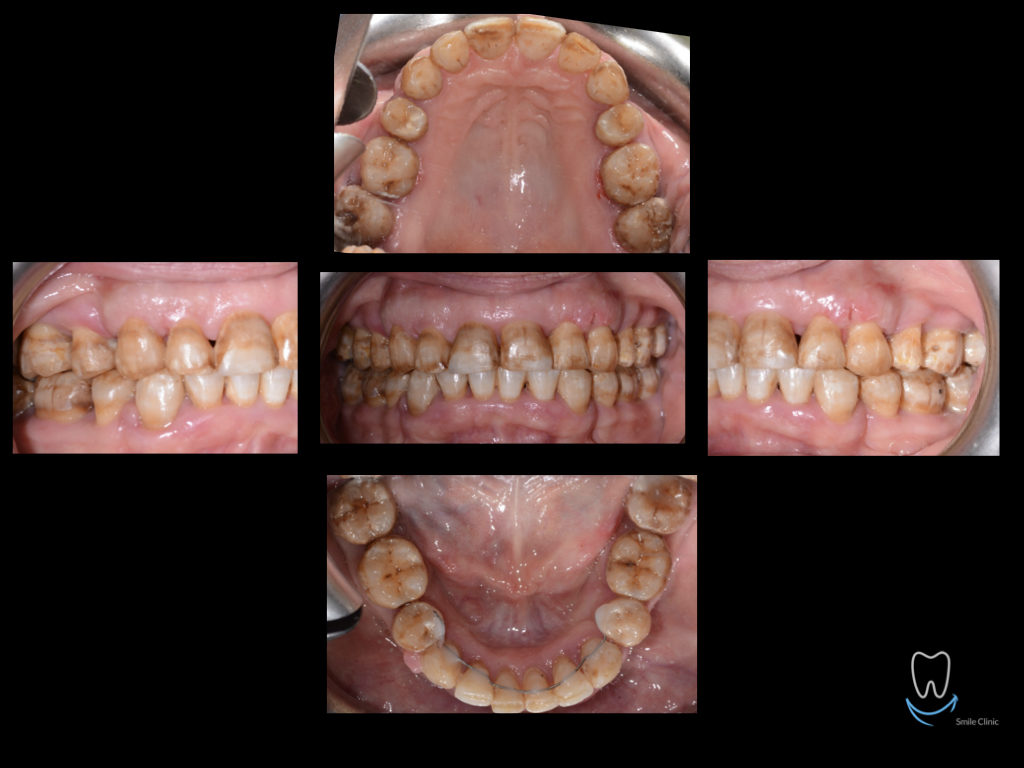
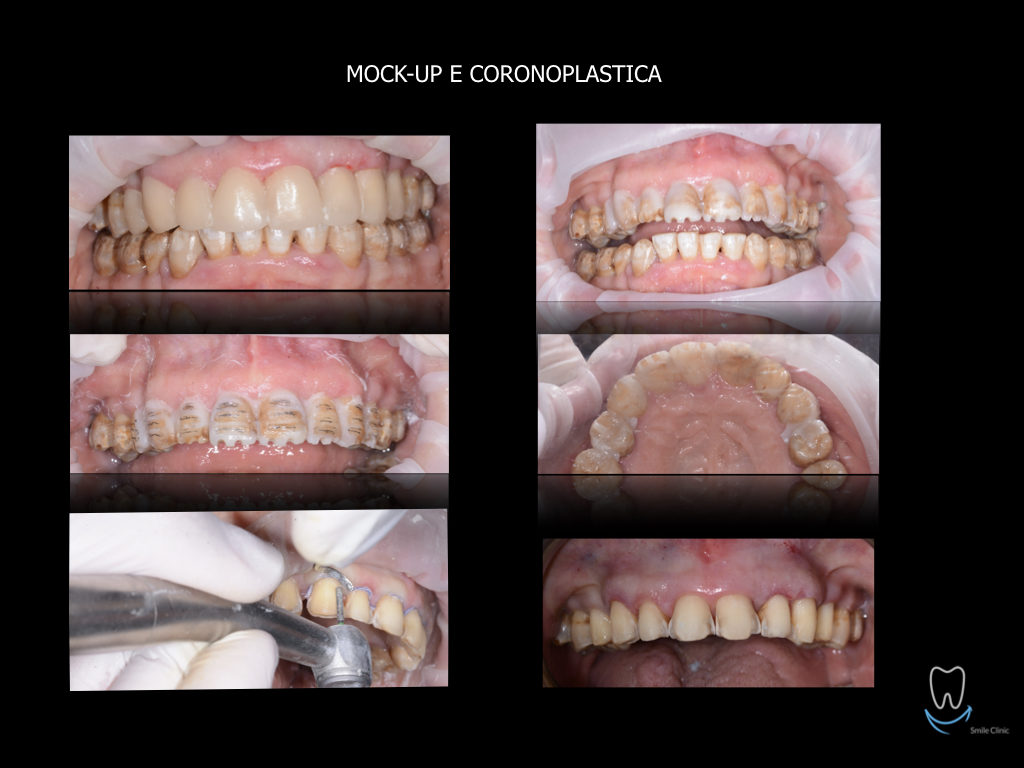
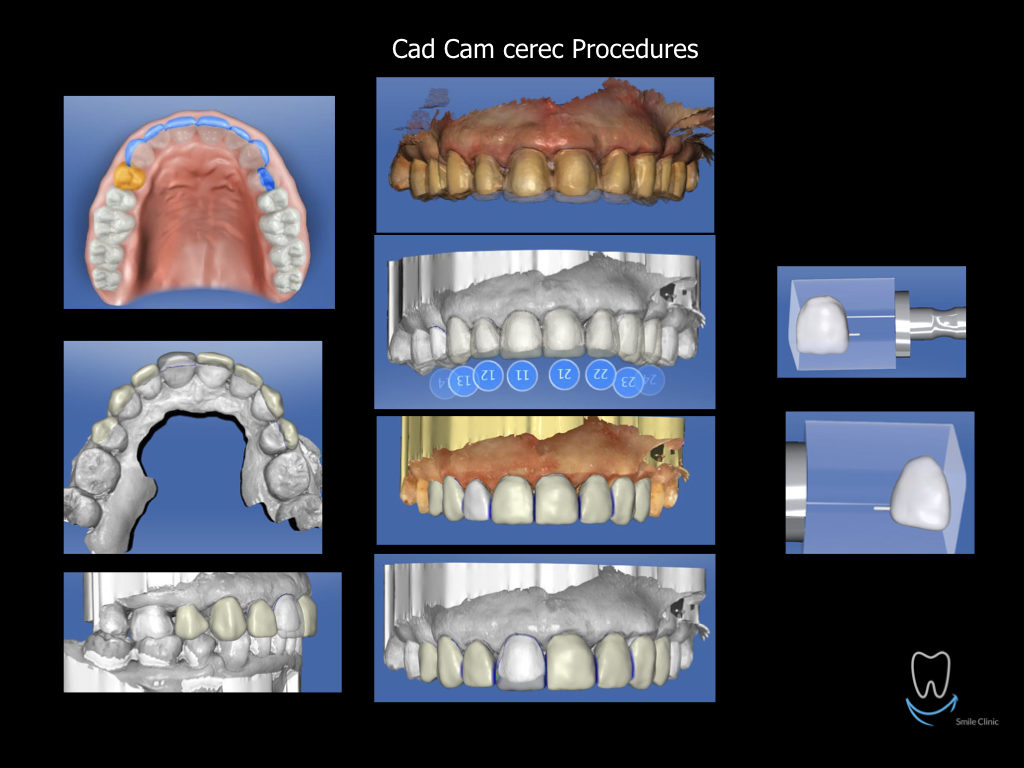
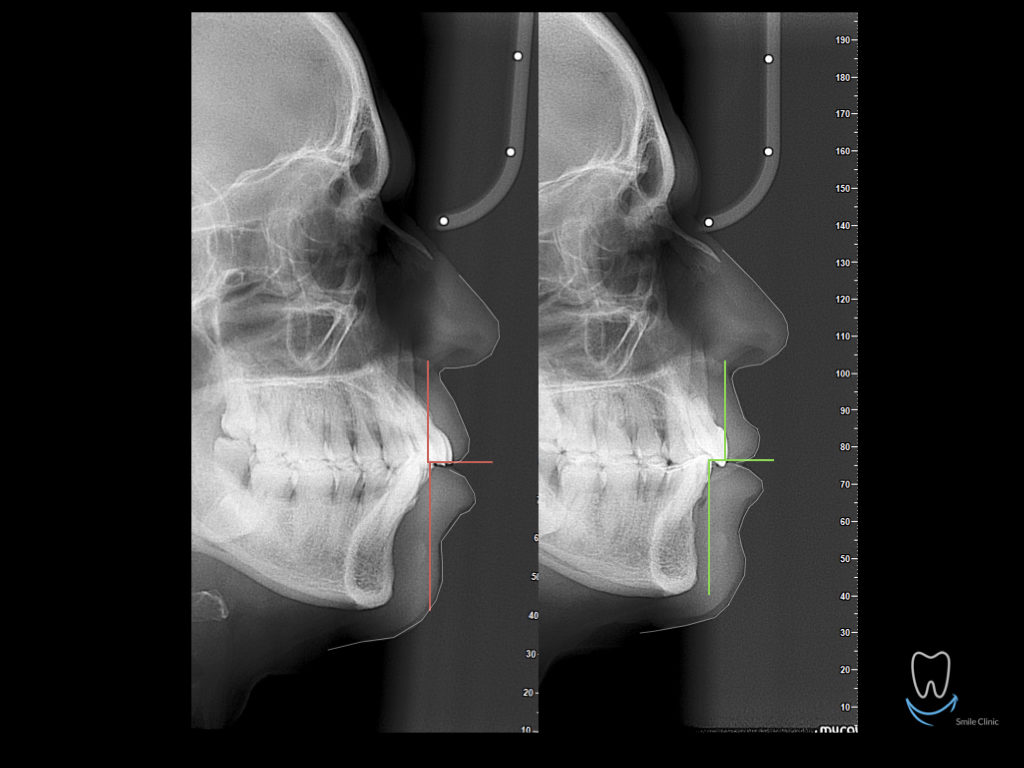
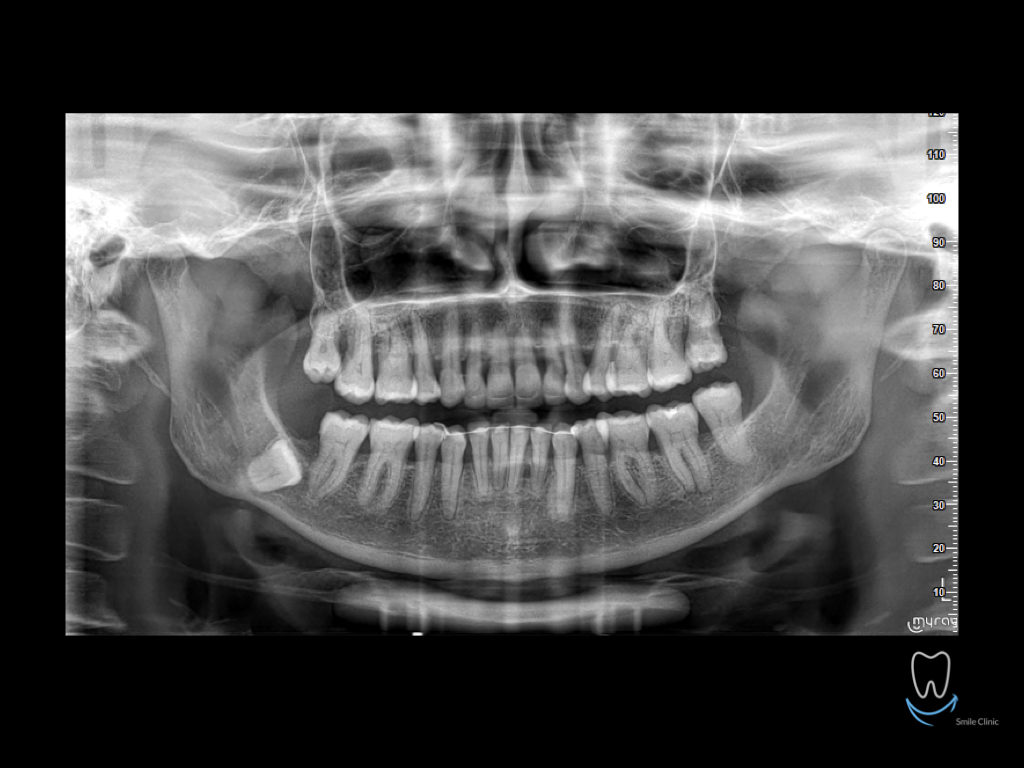
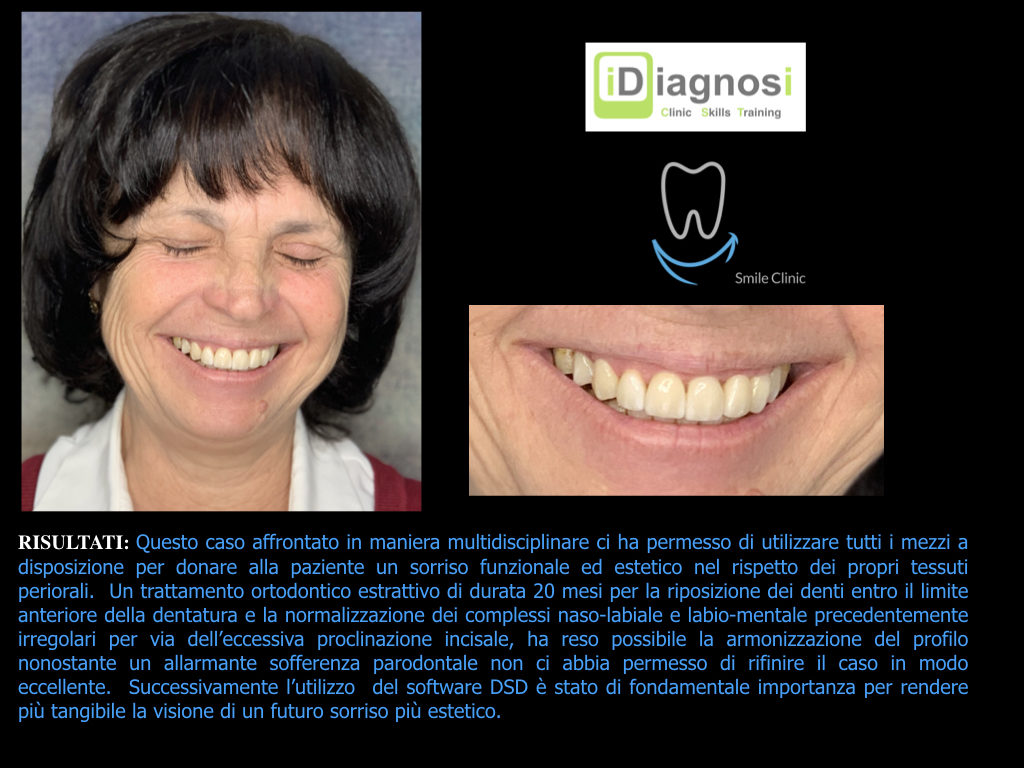
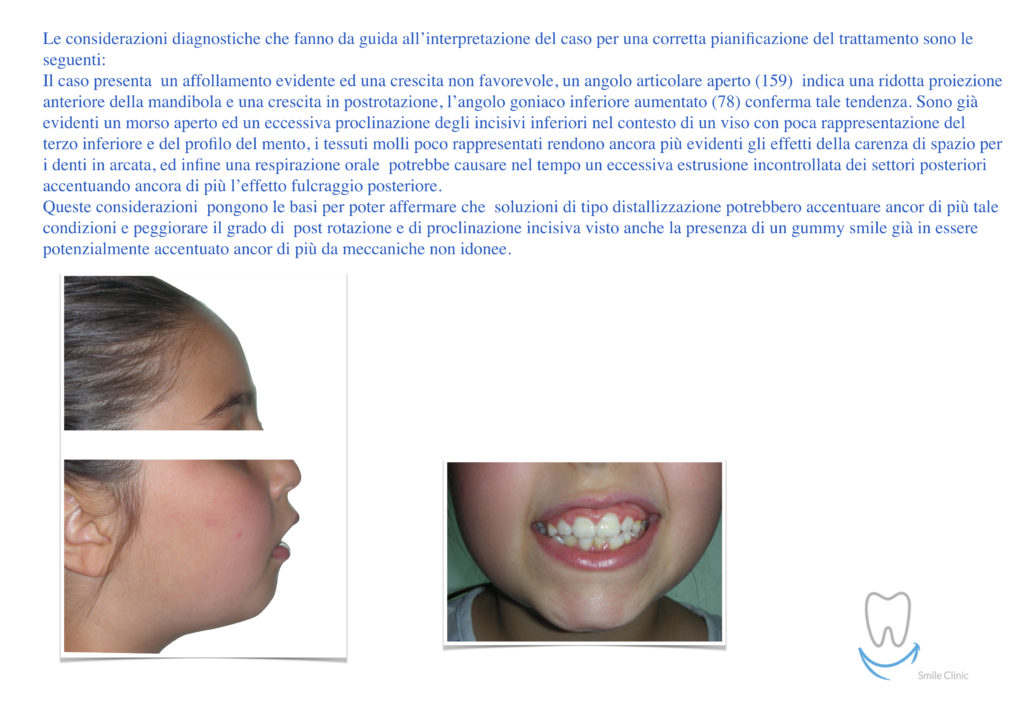
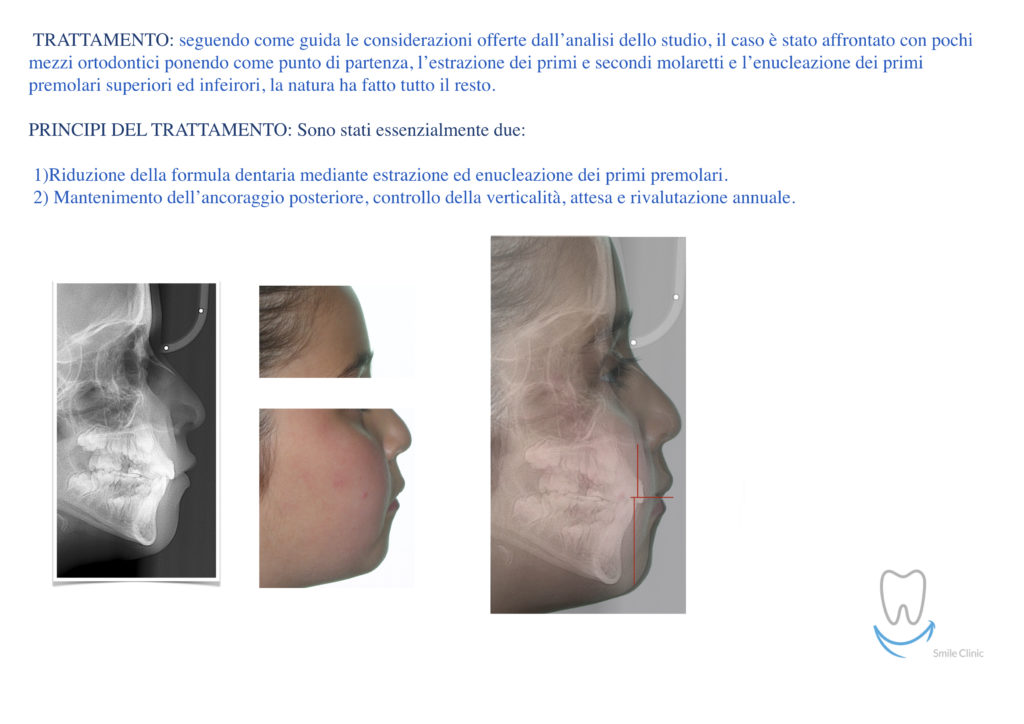
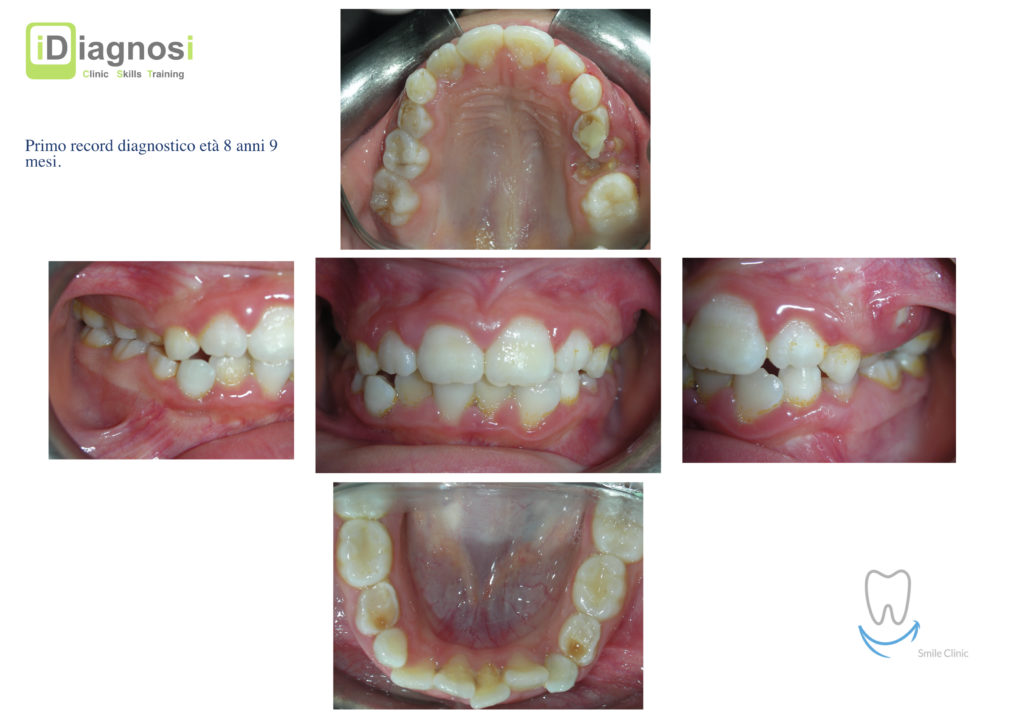
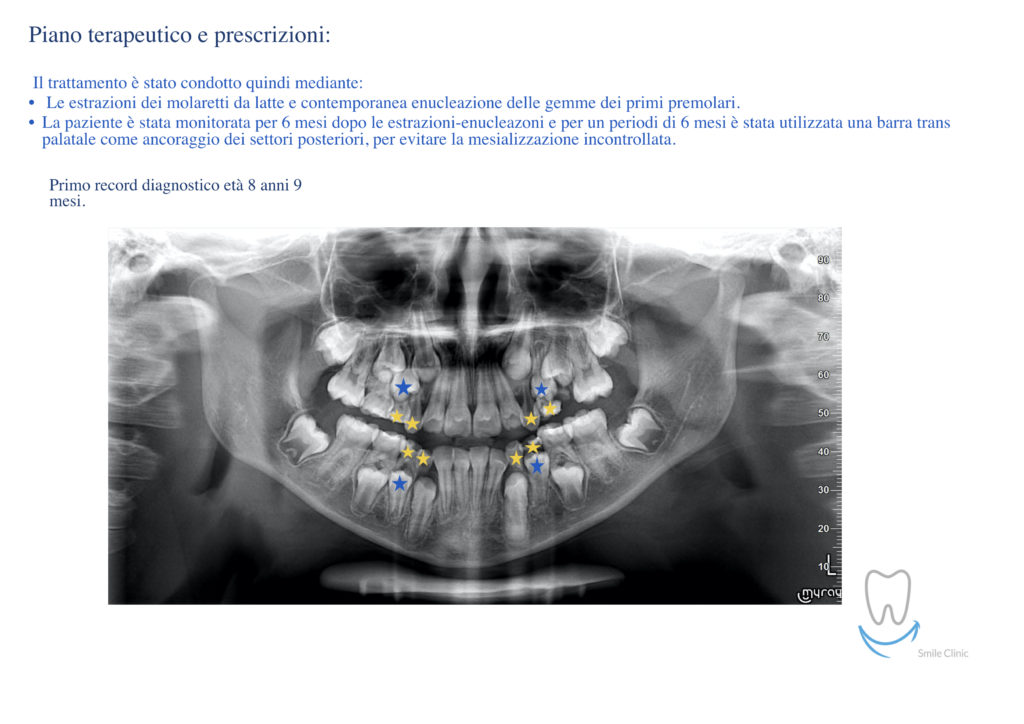
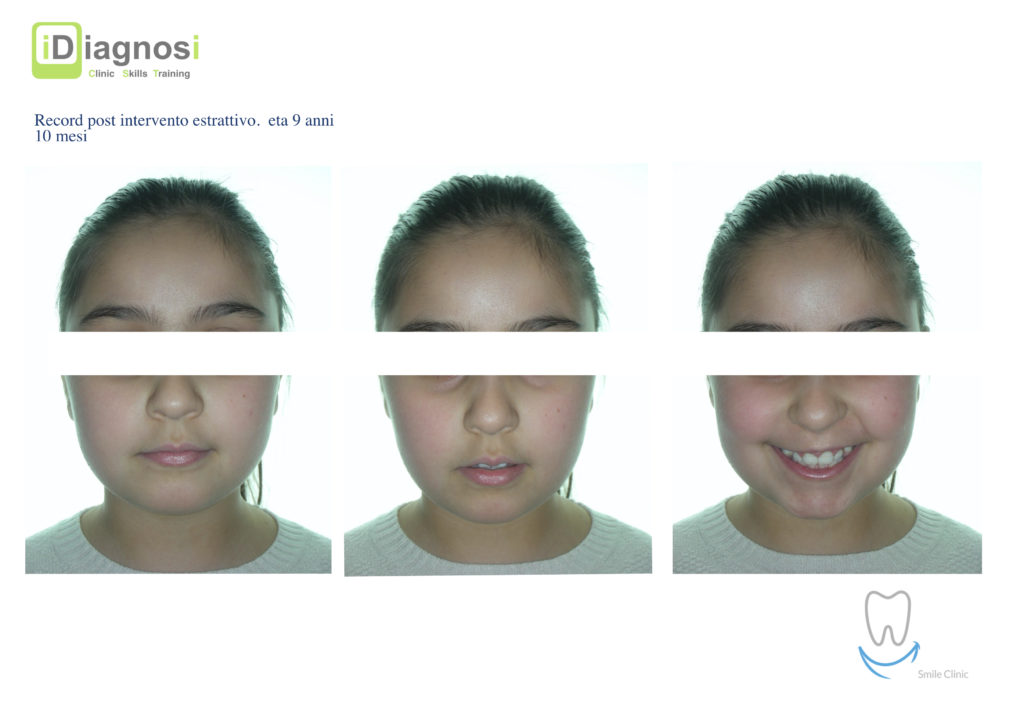
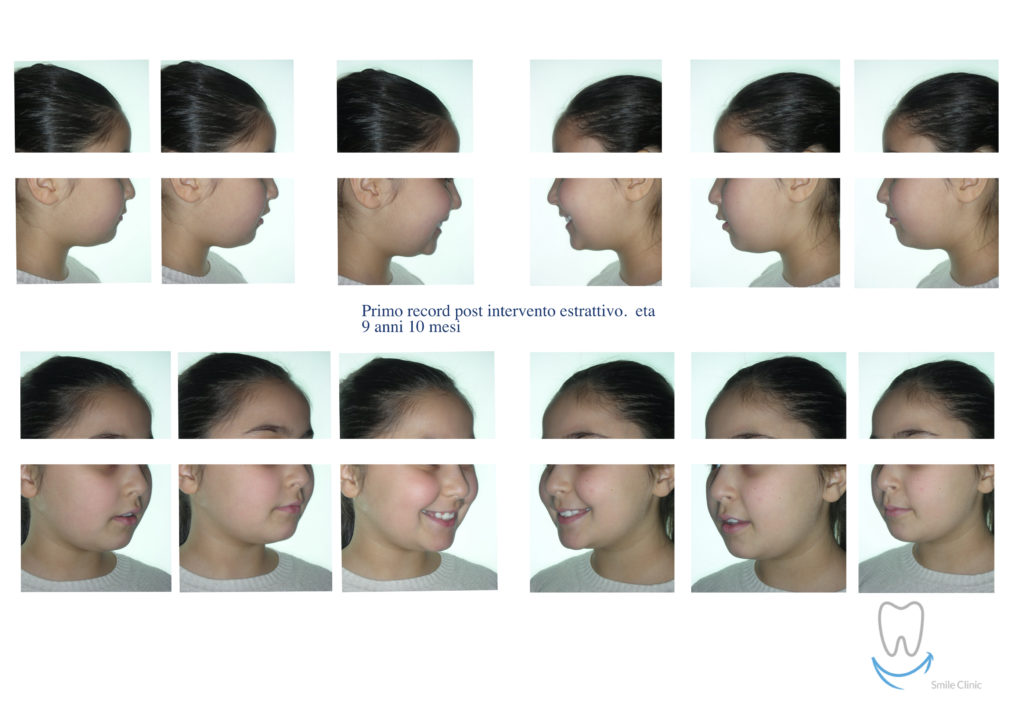
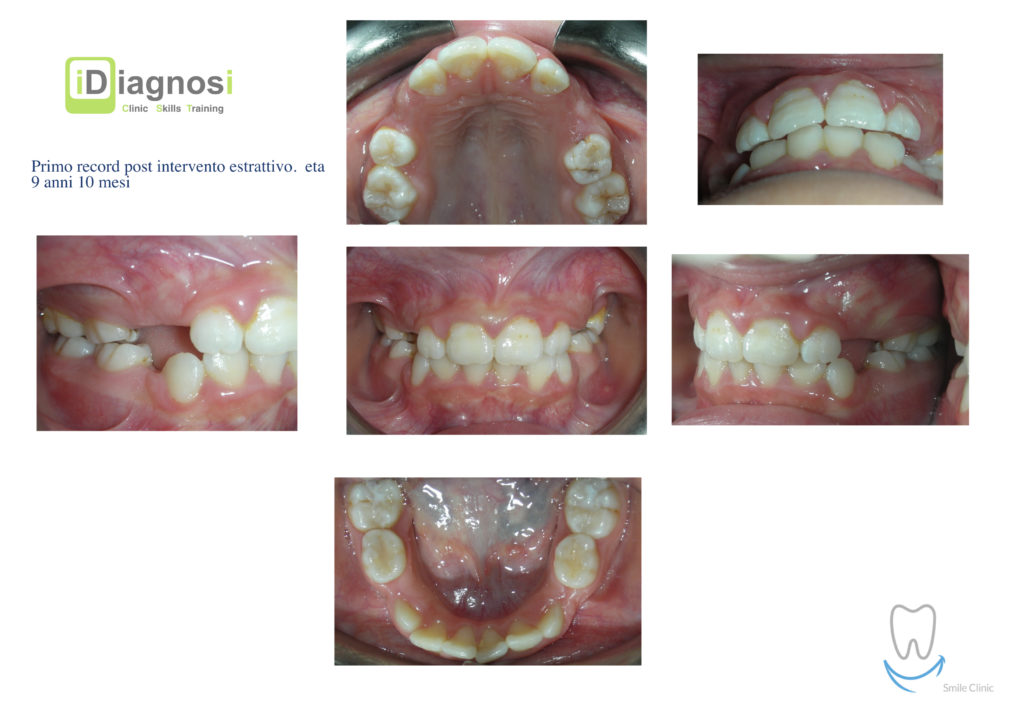
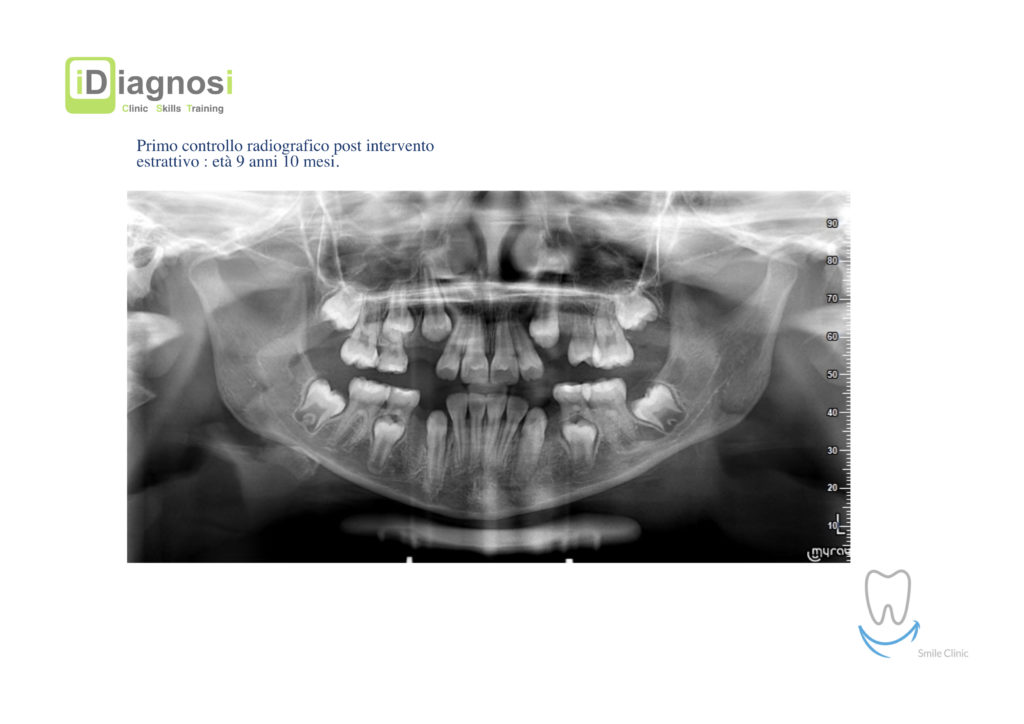
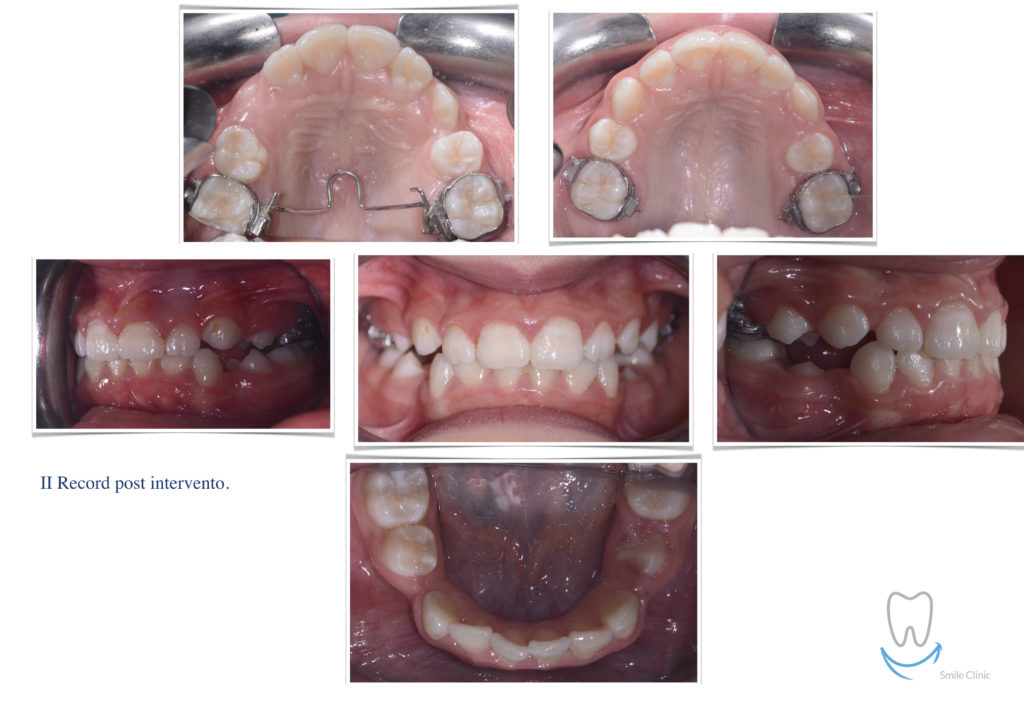
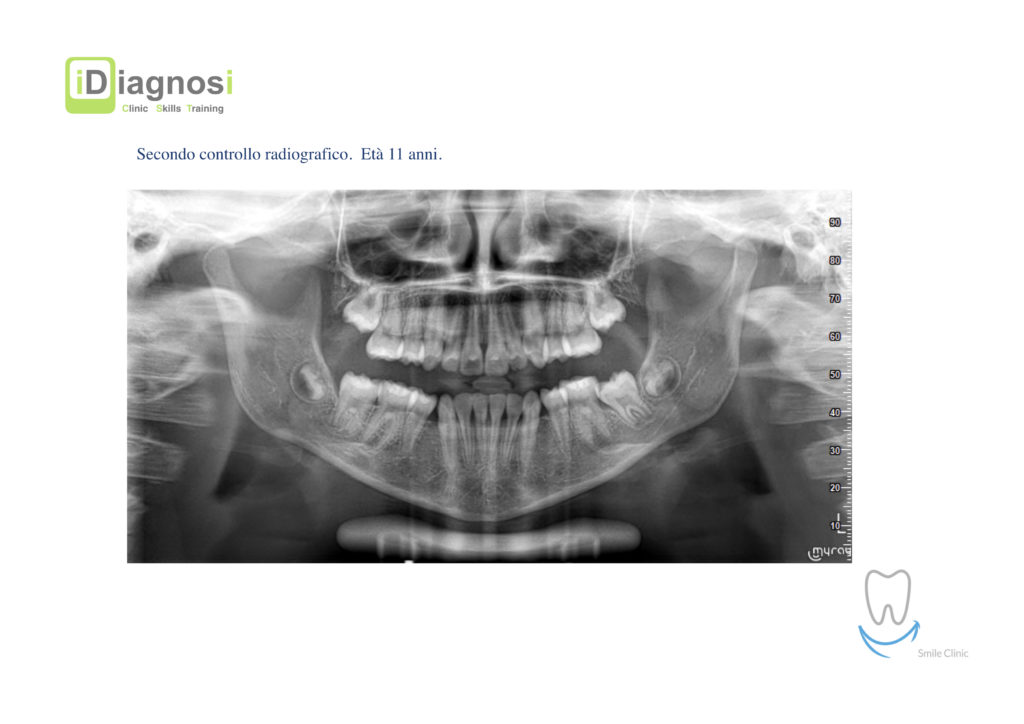
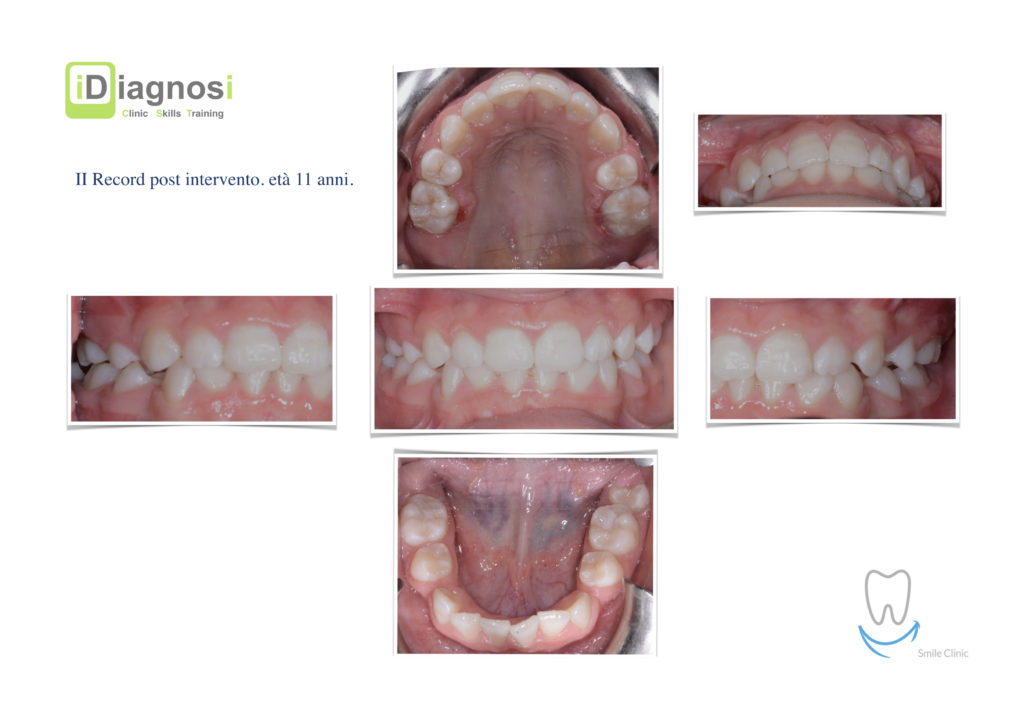
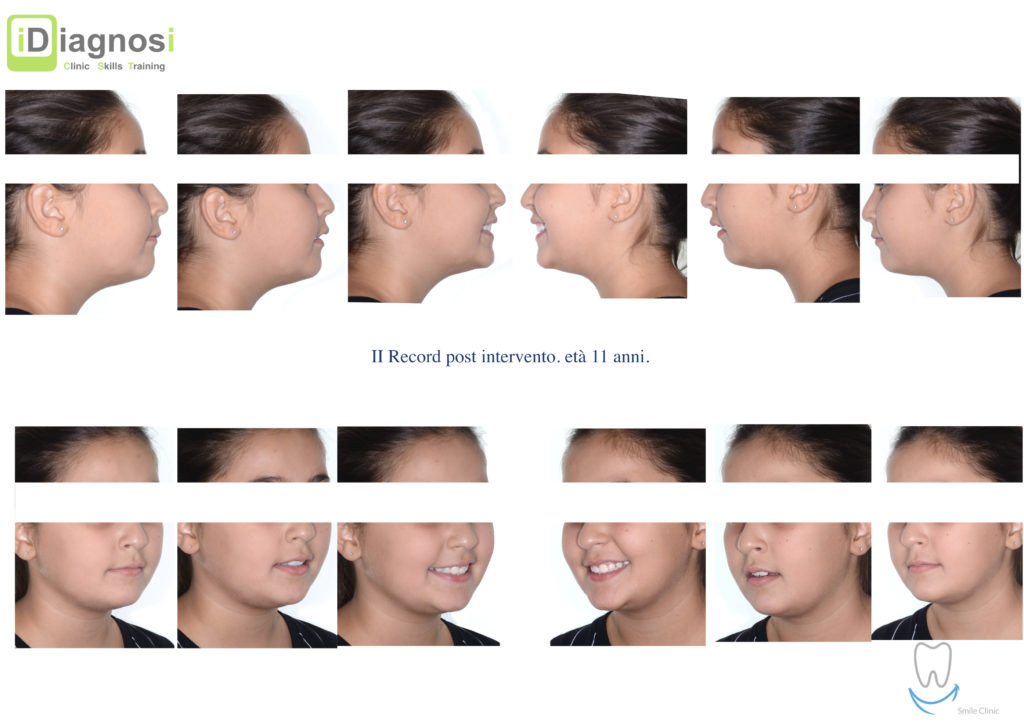
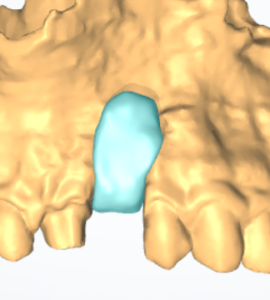
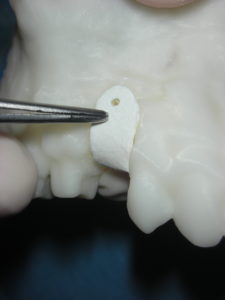
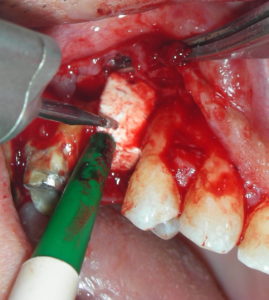
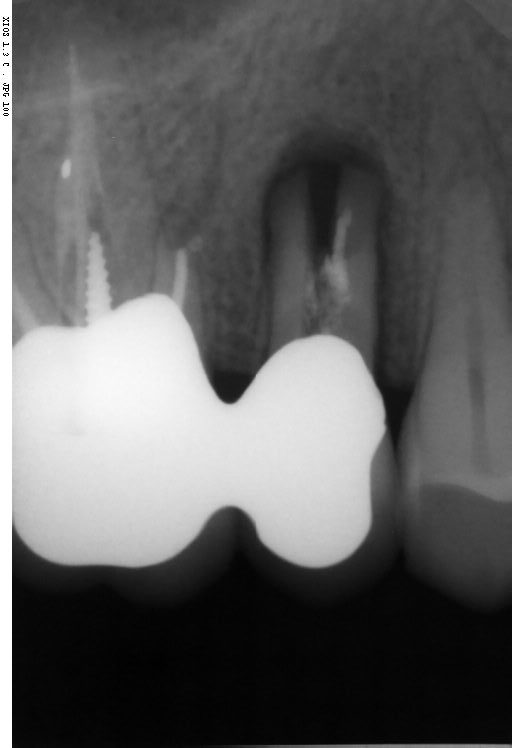
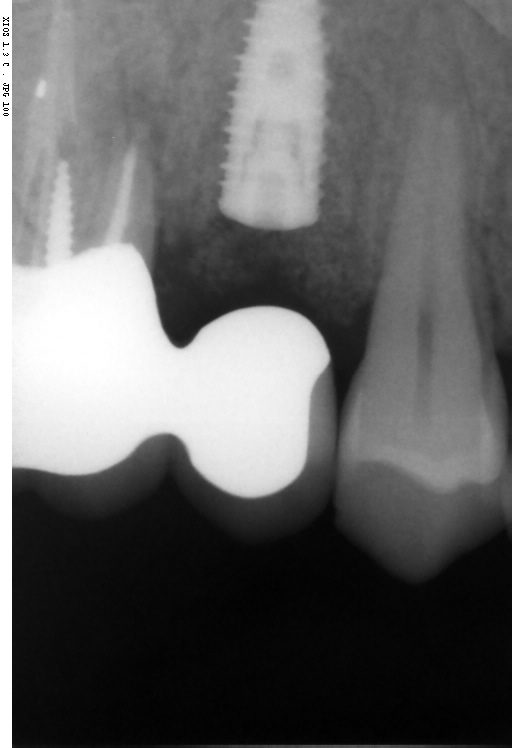
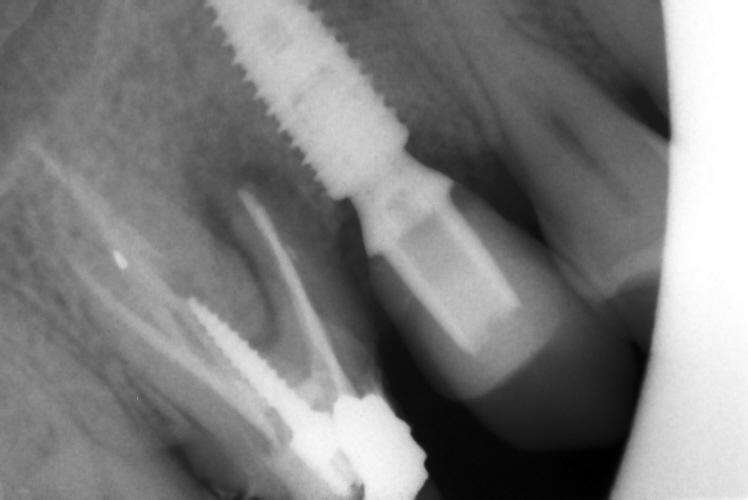
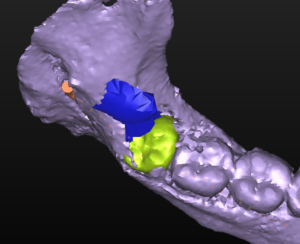
Caso clinico di bi-protrusione e forte discromia.
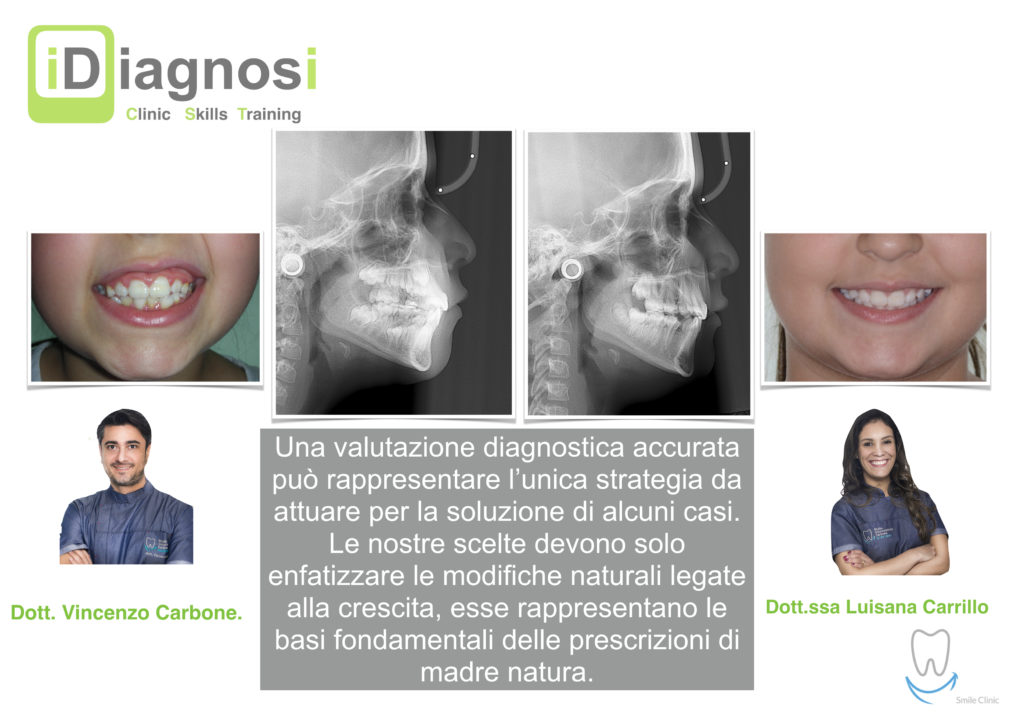
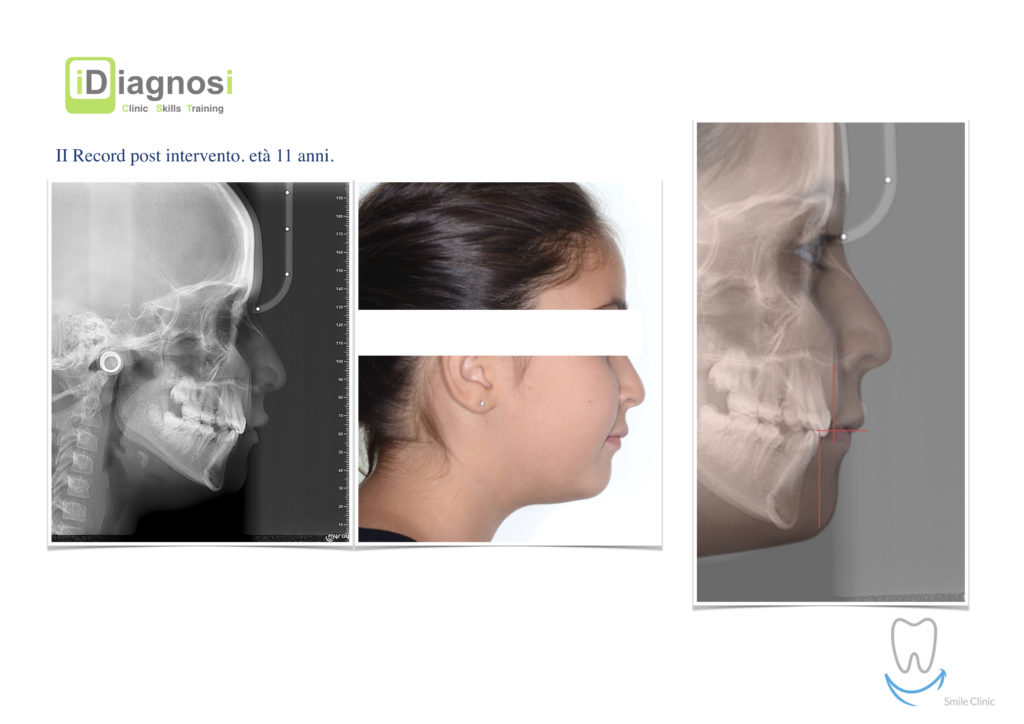
Le enucleazioni e gli effetti sulla crescita!
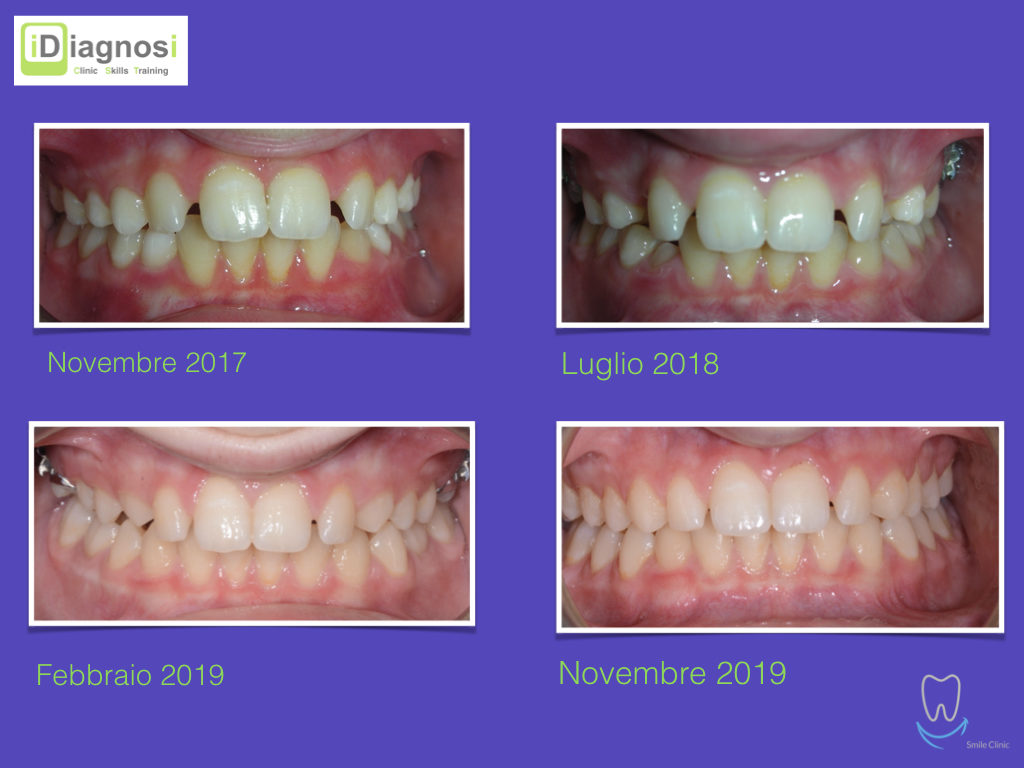
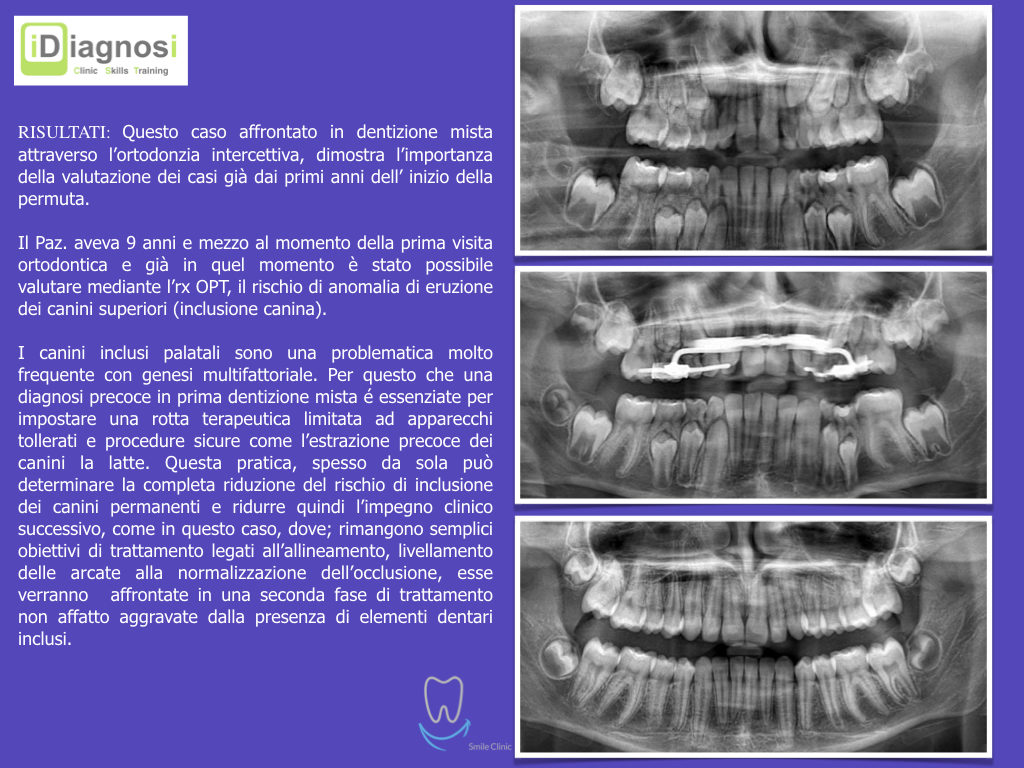
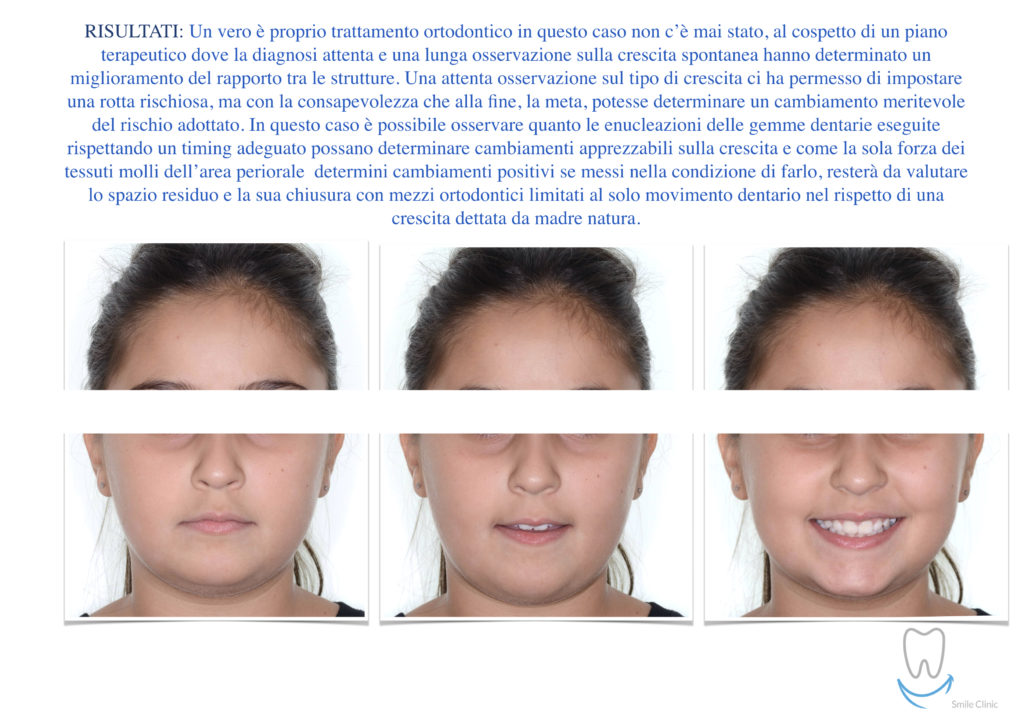
Una terapia per essere definita tale deve dovrebbe essere efficace ed efficiente allo stesso modo, ovvero determinare effetti positivi nel tempo ma al più basso grado di rischio e più alta predicibilità. Una ricetta che applico da anni e che chiamo piano di trattamento razionale! In questo caso affrontato secondo questo principio è seguendo solo le linee guida offerte da una diagnosi attenta la soluzione è stata trovata da madre natura alla quale abbiamo offerto l’assist riducendo la formula dentaria.
Chirurgia pianificata
Non è, che se guidi con navigatore vai sempre dove ti dice lui, ragioni con la tua testa !
Qui al sud è come dire: ma se ti dico di buttarti in un pozzo, tu ti ci butti?
Ma che cosa è la chirurgia guidata? E’ come va considerata?
La chirurgia pianificata e guidata sono strumenti che ti permettono di guardare all’interno del tuo caso ed affrontare l’intervento in via preliminare.
Non si tratta solo di metodo legato alla evoluzione tecnologia del nostro settore e neanche di un trend che per forza dobbiamo seguire.
Ancora oggi per qualcuno significa farsi aiutare da un pezzo di plastica.
La chirurgia è una disciplina che trova la sua massima soluzione attraverso le mani di un chirurgo il quale le muove grazie ai suoi neuroni, che avranno acquisito durante gli interventi precedenti quella abilità tale da saper condurre l’intervento con diligenza e saggezza.
-Per trovare la soluzione
-Per posizionare gli impianti in sedi più congeniali al disegno protesico futuro.
-Per evitare aree con tessuti nevralgici.
-Per apprezzare la durezza dell’osso in cui inserisce impianti.
-Per sapere della loro stabilità e dell’eventuale carico.
-Per trovare in ogni caso una soluzione.
Anche in casi in cui sarà possibile un fuoripista, cioè quando la lettura del caso attraverso il software non ci permetterà di posizionare gli impianti nel volume che avremmo ma dovremmo applicare tecniche come split crest, compattazione ossea sottopreparazione, che non sono certo descritte come standard all’interno di un software.
Come se chiedessi al mio navigatore di:
-abbattere una siepe per evitare il traffico.
-di fare un controsenso per fare prima.
-di andarmene per un sentiero di campagna che conosco solo io per evitare il centro città!
Questo in chirurgia si chiama esperienza!
Ne sono esempi, inserire impianti da 4 mm una cresta da 4 mm, perché gli altri mm li produco con espansione, oppure inserisco impianti inclinati, accarezzando la parete anteriore del seno!
In questi casi la chirurgia sarà pianificata e solo in parte guidata, magari solo nella prima fresa, per poi continuare con la sensibilità della mano e seguendo il solco disegnato dallo studio virtuale preliminare.
Bene, i software di pianificazione possono trasferirti queste competenze ed aiutarti a fare esperienza mettendoti in una situazione di serenità nell’affrontarla, ma non sapranno dirti quando dovrai fare un fuori pista per raggiungere il tuo obbiettivo.
Per quello dovrai metterci cuore e passione, studiare bene i tuoi casi aiutandoti con le immagini ed i software di pianificazione, perché, solo se saprai guidare la macchina sulla rotta stabilità, lei potrà portarti con la giuste valutazioni a destinazione e senza rischi!
Per ovviare a problemi di valutazione bisogna diventare esperti quindi nel proprio ambito. Sviluppare una competenza richiede un ambiente costante nei processi di apprendimento che devono essere il massimo prevedibili, solo una lunga pratica potrà rendere le nostre azioni sicure e più intuitive!
Se vuoi approfondire argomenti sulla pianificazione in chirurgia, leggi anche l’articolo:
Perché perdere tempo a panificare? Smanettiamo!
Oppure iscriviti al Corso sulla pianificazione chirurgica :
per conoscere i principali software dedicati e tecniche da utilizzare per migliorare i tuoi percorsi decisionali diagnostici.
Corso sulle riabilitazioni full arch a carico immediato.
Quando ho assistito la prima volta ad un intervento di carico immediato, sembrava un esperimento di trapanatura chirurgica, tempi bibblici e un numero sconfinato di impianti, 9 per l’arcata superiore, non caricati ovviamente.😒
Il primo lavoro fisso a quell’epoca era consegnato dopo sei mesi e le torture provocate dalla protesi mobile non erano poche, la stessa protesi mobile provocava la perdita di alcuni impianti per biofilm batterico che spingeva nell’interfaccia osso impianto,
il cosidetto “rigetto” come dicono i pazienti.☹️
La cosa triste è che oggi l’approccio alla tecnica non è ancora uniforme e qualcuno fa ancora così! 🤷🏻♂️
Risultato?
Per i pazienti: Il sottoporsi ad un intervento cosi estenuante con nessun beneficio immediato, genera sconforto e paura e non diventa affatto fonte pubblicitaria di passaparola.
Per i clinici: si è restii a proporre una chirurgia non bella da eseguire, con tempi lunghi, tanti interrogativi e molto stress mentale.
La mia prima volta al comando della battaglia implatare fù nel 2005, volevo che fosse tutto preciso e perfetto.
Non avevo ancora introdotto neanche la chirurgia guidata, e non volevo mandare a casa la paziente senza denti, lei portava una protesi parziale posteriore con un ponte da canino canino tuttaltro che stabile, ma per lei fisso! 🙄
Da eroe odontotecnico come ero, accentrista ed egocentrico e senza concetto di delega, dopo l’estenuante fase chirurgica continuai con il calvario protesico, una volta avvitati i transfert li legai con l’unico mezzo io conoscessi allora:
fili e resina, e rilevai l’impronta con silicone, seguirono sviluppo dell’impronta (attesa mezz’ora) la piu lunga della mia vita neanche l’attesa per i parto di Antonia dei miei bambini è stato cosi, 😥 mentre la paziente era seduta scomodamente sul riunito!
Misi in articolatore i modelli e sugli abutment in titanio, fissai i provvisori che avevo precedentemente preparato, dopo una buona ora di sgrossatura e lucidatura, fiero di me tornai dalla paziente che trovai dormendo,
una cosa positiva pensai,
tirai un sospiro di sollievo che subito divenne nero poiche le viti di fissaggio non ingaggiavano!😰
era chiaro che qualcosa nell’impronta non era andato bene ! 😩
Tornai in laboratorio con lo stomaco in mano, liberai le torrette dalla resina e decisi di resinarle in bocca direttamente, dopo aver avvitato le altre, una sporca e puzzolente ma giusta decisione, dopo un’altra mezzora di sgossatura e lucidatura, finalmente mandai la paziente a casa con un risultato estetico tuttaltro che bello!🤢
Ero riuscito nel mio progetto anche se con molti imprevisti. 😱
Ma con quali tempi?
erano passate 6 ore e mezzo interminabili ed anche se erano le 16:30 di pomeriggio la mia mente si voleva spegnere cosi come la mia giornata lavorativa, ma avevo le terapie canalari e le benedette conservative già in ritardo! 😫
Da allora dopo ripetuti tentativi con procedure diversificate le cose sono cambiate.
ed oggi posso dire con tranquillità che affronto con estrema serenità piu casi in una sola giornata compresa la fase protesica di consegna al paziente al quale, non dico affatto stasera riposati perche devi smaltire i farmaci della sedazione ma:
se non ti senti stanco e con la voglia di dormire ancora, allora mangia una pizza come non hai fatto negli ultimi anni ed invita i tuoi parenti a vedere come stai con i tuoi nuovi denti. Estremizzo al massimo anche la percezione del paziente e giocare la carta dell’immediato post intervento diventa una pubblicità passaparola senzazionale.😉
Per esseri sereni e sicuri ho impiegato molte energie sia da clinico che da tecnico e oggi tutta la mia serenita è racchiusa nella standardizzazione di una pianificazione eccellente che io chiamo; piano di trattamento razionale che sarò felice di raccontarti se ti iscriverai al corso sulle riabilitazioni full arch durante il quale, potrò rispondere a domande di carattere pratico come:
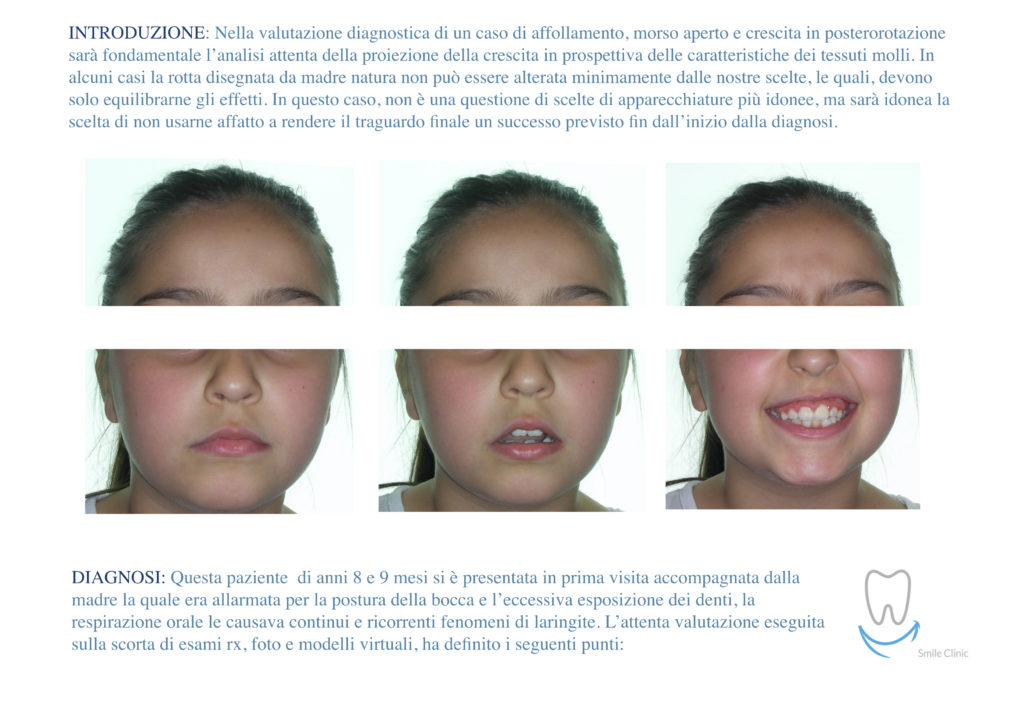
Come si prepara il paziente agli esami diagnostici?
Quando è il momento di eseguire una rx cone beam con i dati protesici inseriti?
La chirurgia guidata non safe: come e quando?
L’impronta in gesso per semplificarsi la propia vita, quella del paziente e quella del tecnico. (trovi un video nella sezione di questo blog che puoi vedere)
Perché Il doppio provvisorio è come il genio della lampada?
ed altri importanti quesiti che potrai fare tu se parteciperai.
Negli scorsi anni ho tenuto numerose giornate sull’argomento molte delle quali con live surgery in cui tutti i corsisti hanno sempre curiosità nel tornare, in genere i corsi sono monopolizzati dalle case implantari le quali riservano i posti limitati ai loro migliori clienti per cui se vorrai partecipare, chiama in anticipo la segreteria o inviaci una mail.
Per il 2019 ho deciso di tenere un corso della durata di due giorni, in cui poter parlare in tutta serenità degli aspetti diagnostici e di pianificazione nella prima giornata, per poi dedicarci alla clinica implanto-protesica nella seconda ed affrontare insieme i casi in live surgery.
Il corso si terra il 10 e 11 maggio 2019, Se vuoi iscriverti contatta la segreteria allo 0815123928 scrivi a : idiagnosi@gmail.com
A presto ! Vincenzo
Study club iscrizione.
Ricordi il periodo universitario? Quando creavi i gruppi di studio e cercavi di inserire quel collega che sembrava già aver capito le basi?
Ecco! Questa è la nostra offerta darti la possibilità di studiare, ripassare e approfondire i concetti della clinica che preferisci, dandoti la possibilità di risolvere quei piccoli ma fastidiosi dubbi che accompagnano regolarmente la scelta clinica.
Come?
Iscrivendoti al corso, avrai la possibilità di visionare in anteprima l’agenda del nostro studio, dove ogni appuntamento è dettagliato di ogni particolare, e potrai così decidere in autonomia la disciplina a tua scelta, tra:
-
Cerec cad-cam chairside
-
Chirurgia e implantologia
-
Ortodonzia
-
Parodontologia
-
Endodonzia e conservativa.
-
Pianificazione virtuale ortodontica e/o chirurgica.
Naturalmente durante la giornata da voi scelta, la maggior parte delle discipline su citate potranno esserre comunque osservate essendo giornate lavorative del nostro studio.
Costi:
Ogni giornata ha un costo singolo di 150 euro + iva.
L’intero corso annuale per un totale di 11 incontri, ha un costo di 1000 euro + iva.
Il numero dei partecipanti per giornata è di Max 3 persone, affrettati!
Per l’iscrizione scrivi a idiagnosi@gmail.com !
Corso sulle tecniche digitali cad cam.
La moderna odontoiatria ha subito un profondo cambiamento sopratutto per quel che riguarda le tecnologie digitali. L’interesse crescente nel nostro settore per il virtuale ha mosso negli anni numerose aziende per lo sviluppo di nuovi software con interfacce sempre più comunicative, ma leader nel settore da oltre trent’anni è il sistema Cerec Dentsply Sirona.
Tali tecnologie possono offrire opportunità fino a qualche tempo fa inimmaginabili, ma per renderli fruibili, è necessaria un’ adeguata formazione, così da utilizzarle nella gestione clinica quotidiana.
Il desiderio di voler entrare nel mondo digitale, sta poi diventando un dovere; imposto dalle richieste crescenti dei pazienti, che, grazie ai social network, ai media e ad internet, sono sempre più informati in merito alle tecniche del nostro campo.
Credo sia nostro dovere informarci e abbracciare questo cambiamento, poiché è l’unico modo per restare sul mercato e dare ai nostri pazienti un servizio clinico sempre più specifico attuale e innovativo.
Obiettivi del corso
Si tratta di un programma formativo dedicato al mondo digitale odontoiatrico-odontotecnico.
Lo scopo dell’evento è quello di condividere know how tecnico acquisito, e di trasferire conoscenze e applicazioni da chi giornalmente utilizza queste tecnologie a chi è orientato all’acquisizione di competenze digitali nella propria pratica clinica, con una disamina sugli aspetti organizzativi, gestionali, di marketing, sulle differenze di flusso da analogico a digitale.
I contenuti del corso si compongono di una parte generale teorico-pratica di orientamento, dedicata alla conoscenza delle potenzialità oggi messe a disposizione dal mercato, ai materiali, all’hardware e software necessari alla comprensione ed all’utilizzo delle tecnologie digitali in odontoiatria, e da una parte clinico specialistica live, su modelli e pazienti, composti da tre moduli di:
-
conservativa-protesi,
-
chirurgia orale
-
ortodonzia
finalizzati all’apprendimento ed all’applicazione delle moderne tecniche digitali.
Lo spirito delle giornate sarà di carattere estremamente pratico ed interattivo con lo scopo di rendere autonomo ogni partecipante in tutte le fasi del flusso di lavoro digitale dalla diagnosi dei casi a cui è applicabile, attraverso la progettazione virtuale, alla produzione chairside in Office e consegna dei lavori al cavo orale.
Parte generale teorico pratica:
Incontro dedicato alla condivisione delle competenze e delle esperienze
legate alle tecnologie digitali cerec e omnicam dentsply sirona.
Un confronto su vantaggi e limiti per capire
come affrontare il cambiamento al flusso digitale.
-cosa cambia nella agenda ? il digital time management .
-Quali innovazioni potrò apportare alla mia clinica.
– Aprire un confronto sullo stato dell’arte delle tecnologie digitali dentsply-sirona
– Analizzare l’andamento del mercato odontoiatrico
– Fare il punto sulle possibilità offerte dalle nuove tecnologie
Programma:
Scanner omnicam
Il Sistema Chairside
Nuovi Materiali
Digital Smile 3D face System
Le Stampanti 3D: Applicazioni, indicazioni e limiti
Le possibilità del laboratorio nell’era digitale.
Casi clinici su paziente in live sul sistema charside degli elementi compromessi. (intarsi e corone), il flusso digitale in implantologia dall’impronta alla consegna di elementi singoli su abutment tibase.
Moduli specialistici:
Modulo conservativa-protesi.
Flusso di lavoro digitale, marketing e costi di gestione .
impronta preliminare di biocopia
preparazione del provvisorio pre limatura
Preparazione del margine, frese rotanti e soniche.
Mezzi e metodi di scansione facilitata
Restauri immediati e posticipati
Fasi di modellazione virtuale e produzione charside
Cristallizzazione e pigmentazione dei restauri
Consegna al paziente.
Modulo di chirurgia Implantologia .
Flusso di lavoro digitale, marketing e costi di gestione .
impronta preliminare di biocopia
Esami rx 3D , reperì di volume di doppia scansione .
Diagnosi e pianificazione del sito chirurgico
Software simplant, blu Sky bio, cerec
Accoppiamento dei file digitali e progetto chirurgico, protesico.
Innesti ossei “custom-made” su modello reale 3D
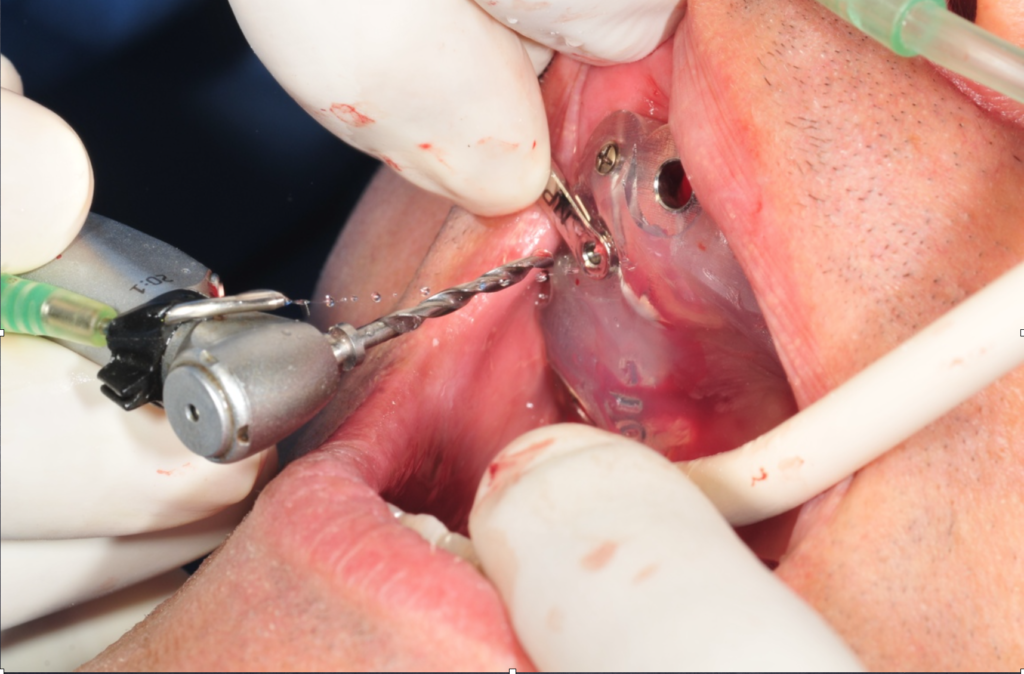
Live su paziente: inserimento guidato impianto
Riabilitazione immediata post implantare.
Progettazione charside di abutment e/o corona su tibase
Consegna al paziente .
Modulo di Ortodonzia ed estetica.
Flusso di lavoro digitale, marketing e costi di gestione.
Impronta virtuale vantaggi e limiti.
Software di gestione dei file Stl
Digital Smile 3D face System integrazione DSD.
Accenni sulla fotografia in odontoiatria
Diagnosi e pianificazione ortodontica secondo approccio total face.
Pianificazione ortodontica e set up virtuale.
Esperti ed utilizzatori guideranno i partecipanti durante il percorso pratico mirato a descrivere lo stato dell’arte delle tecnologie digitali più moderne.
Se vuoi saperne di più contatta la segreteria organizzativa al numero 0815123928 oppure scrivi a idiagnosi@gmail.com
Anche per i puzzle e richiesto un apprendimento, figuriamoci per la chirurgia!
L’esperienza è il miglioramento dell’apprendimento motorio! 😀
In ogni campo che si consideri, la bravura motoria nell’esecuzione di un atto dipende dall’esperienza di chi lo esegue.
Non esistono pianisti nati, dattilografi nati, artisti con doti esecutive innate o qualsiasi voglia mestiere dove vengono utilizzati movimenti fini e che quindi venga impegnata la corticale cerebrale senza che questi abbiano avuto l’esperienza necessaria l’esercizio ad eseguire in maniera perfetta quell’atto motorio.
Infatti, dopo un numero di volte e dopo svariati errori e prove il cervello svilupperà quell’esperienza necessaria ad eseguire in maniera perfetta quei movimenti, rendendo la volontà sempre meno importante.
Ovvero diverrà quasi automatico
Come portare la macchina
Suonare uno strumento musicale
O giocare a tennis per esempio.
Ora come facciamo noi chirurghi a praticare la chirurgia qualsiasi essa sia senza un adeguato allenamento? 🤨
Il guaio è come facciamo allenamento? 🧐
Considerando che gli interventi odontoiatrici sono tutti singolari e pieni di variabili per un odontoiatra alle prime armi non si può pensare che la prima volta sia perfetta ! 🤷🏻♂️
Non si sta premendo una tastiera come nel caso di un pianista ma si ha a che fare con tessuti vitali dove ogni azione determina un cambiamento che speriamo non diventi un danno iatrogeno! 😩
Per alcuni interventi seguendo una logica di intervento in punti ci possiamo semplificare la vita.
Ma in interventi più complessi dovremmo avere una strategia per migliorare il nostro apprendimento motorio.
Lo studio degli interventi è essenziale !
Guardare i tutorial su interventi simili e utilissimo!
Anche frequentare corsi di chirurgia su cadavere o testa di maiale, può certamente aumentare le capacità motorie.
Infine il numero delle volte che si esegue una procedura ne affina la tecnica.
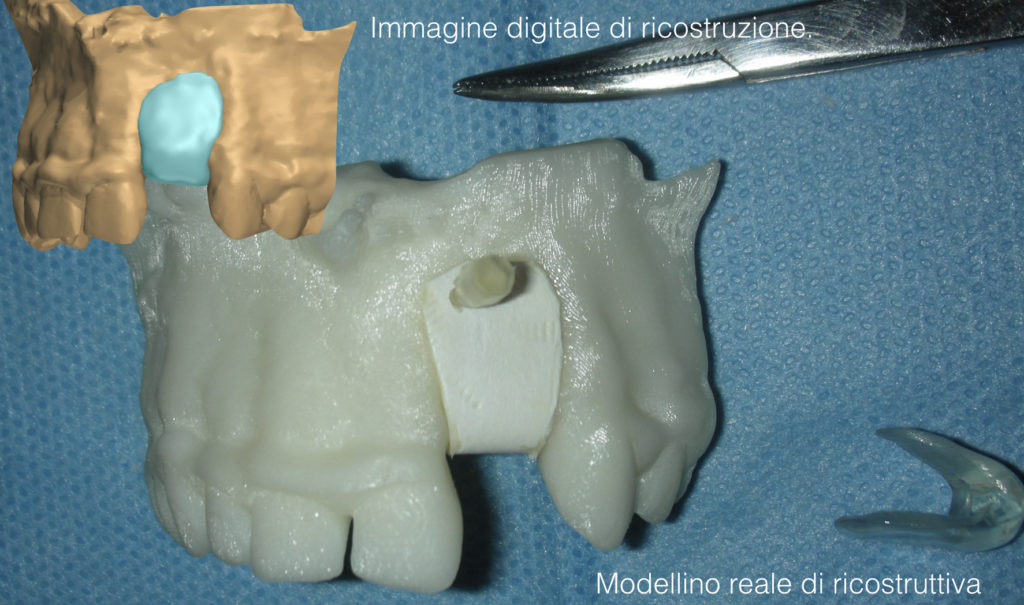
Quello in cui parlo in questo articolo è una tecnica di pianificazione da attuare nei casi di necessità di rigenerativa verticale e/o orizzontale associata o meno a inserimento implantare, ma può essere utilizzata anche per altri interventi in cui è richiesto uno studio minuzioso. Viene eseguita su modellino 3d del paziente e può essere associata all’utilizzo di tutti i tipi di membrane da quelle riassorbili a quelle non riassorbibili.
In un altro articolo ho sottolineato più volte l’importanza della pianificazione chirurgica come strumento per il potenziamento non solo dell’attività chirurgica ma anche come strumento di marketing per aumentare il valore della percezione della prestazione clinica.
Ti consiglio di leggere quell’articolo dove troverai numerosi spunti sul tema generale della pianificazione,
ma in quest’articolo il tema è:
la pianificazione su un modello tridimensionale.
Un laboratorio di chirurgia dove eseguire esercizio motorio per effettuare l’intervento su modello fisico pianificato in precedenza attraverso i software.
È una palestra per migliorare la pratica per eseguire l’intervento in via preliminare come esercizio e rinforzo dell’apprendimento motorio prima del vero intervento sui tessuti vitali .
In molte strutture all’avanguardia esistono già da anni dei reparti in cui si rendono più efficienti gli interventi con particolari rischi ed i chirurghi esperti praticano l’intervento prima nella replica dell’organo abbassando così gli eventuali rischi ed errori!
La start-up tecnica EchoPixel per esempio ha creato un laboratorio virtuale per permettere agli studenti di medicina e ai medici stessi di fare pratica su rendering 3D degli organi.
Nulla di nuovo oggi!
Io pratico questa tecnica da circa 5 anni con molti vantaggi un consiglio noto a tutti è quello di utilizzare all’inizio della carriera solo membrane riassorbibili, questo per ridurre i rischi di deiscenza i scoperture capirete che se capita ad una bella griglia in metallo o in PTFE e ben diverso ! 😫
Questo è vero ma passare da una membrana riassorbibile ad una non riassorbibile di qualsiasi natura è ben diverso.
Bene, con questa tecnica esiste la possibilità di un passaggio intermedio semplificato !😁
Ovvero utilizzare una membrana riassorbilibile ma rigida che ha delle caratteristiche che si avvicinano di più alle m. non riassorbibili, da utilizzare insieme a pin di ancoraggio anche esse riassorbibili ! Come pin o viti in osso o/e il PGLA o colla di fibrina.
Cosa cambia in questi interventi?
Be utilizzando una membrana riassorbibile non saremmo costretti ad intervenire per rimuoverla (un intervento in meno).
Potremmo affinare la nostra tecnica sulla gestione dei tessuti molli perché avremmo il massimo del tempo a disposizione per questa fase visto che le altre le eseguiamo nel nostro laboratorio di chirurgia ovvero sul modellino 3d !
Quali sono o vantaggi ?
Primo tra tutti:
serenità operativa, il realizzare l’intervento più volte metterà più sicurezza.
La prima volta verrà realizzato durante la pianificazione software e verranno fissati i limiti anatomici è costruito già un piano d’azione.
La seconda volta con il modello 3d alla mano sarà possibile:
- Modellare le membrane
- adattarle al difetto
- individuare i punti di accesso e fissaggio
questo ci permetterà di guadagnare tempo da dedicare durante l’intervento al paziente, alla gestione dei tessuti molli che rappresenta la fase più delicata per la passivazione della tensione dei lembi ! 😉
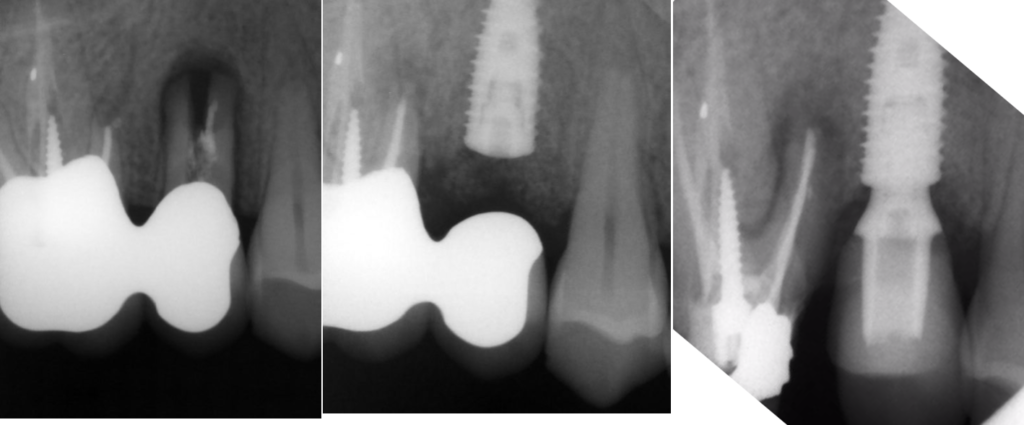
Risolvere in una sola seduta casi come questo
La tecnica può essere anche utilizzata in chirurgia estrattiva dove uno dei problemi ad esempio e dover decidere se separare o meno un elemento dentario e dove!
Poiché a volte le immagini della Tac con sono precise e dettagliate. Non sarebbe bello avere nelle mani l’elemento da sezionare per l’odontectomia prima di farlo così da misurare lunghezza, numero, direzione e profondità di sezione? Per non parlare poi delle questioni medico legali collegate.
Ho un corso all’anno su questa tecnica perchè prepararlo è impegnativo ma spero che se almeno non riuscirai a frequentare il prossimo corso ti sarà stato utile quest’articolo.
Clicca qui se sei interessato all’argomento!
Corso di GBR mediante lamina ossea su modello 3d .
Il corso, ha come scopo il miglioramento della gestione dei tessuti duri e molli, dalla fase diagnostica iniziale alla fase operativa finale, nei casi semplici e complessi in chirurgia mucogengivale ed implantare.
Se frequenterai il corso, potrai approfondire le tecniche rigenerative più appropriate al caso e di esercitarti sul modello 3d dei tuoi pazienti per l’intervento rigenerativo-implantare mediante utilizzo della lamina ossea modellata al difetto in maniera protesicamente guidata, acquisire quindi la sicurezza operatoria da trasferire al paziente durante l’intervento reale.
Puoi vedere questo video di un caso affrontato secondo la tecnica della lamina ossea.
L’esercizio ti permetterà di valutare con una precisione approssimativa nell’ordine di 0.2 mm i difetti e le atrofie crestali di qualsisi genere e di poter intervenire sul modellino 3d dettagliando al massimo l’utilizzo dei materiali rigenerativi.
Frequentando questo corso potrai:
-Rendere chiari i punti della terapia, dalla fase diagnostica interpretativa, alla fase clinica operativa.
-Migliorare la tua tecnica chirurgica e la tua sicurezza intraoperatoria.
-Migliorare l’approccio comunicativo, attraverso i mezzi virtuali e reali con il paziente.
– Ridurrai la durata dei tuoi interventi aumentandone la predicibilità.
Finalità ed obiettivi.
1) analisi dei casi clinici , classificazione dei difetti ossei e dei tessuti molli, e pianificazione secondo il piano di trattamento razionale.
2) Scegliere la dimensione e la forma più appropriata delle membrane per il miglior supporto e l’eventuale GBR.
3)Scegliere la giusta quantità e volumetria dei materiali scaffold.
4) Modellare in anticipo le membrane al modello con i relativi punti di ancoraggio per la stabilità, quindi scegliere in maniera serena tra le tecniche rigenerative, quella più adatta ed a maggiore predicibilità.
5) infine, la posizionando degli impianti al modello ti permetterà di estrapolare la guida per l’eventuale trasferimento dei dati nel cavo orale al momento dell’intervento.
Risolvere casi come questo in una sola fase chirurgica !!!
Cosa aspetti ad iscriverti!
Il corso ha un costo di 800 euro + iva per partecipante per un massimo di 20 partecipanti, è comprensivo del modulo di pianificazione virtuale, e del modello stampa per l’esercitazione, ha durata 2 giorni. La prima giornata sarà dedicata alla parte teorica dei casi da pianificare con una disamina dei casi degli stessi corsisti. Nella seconda giornata, pratica si effettueranno gli interventi sui modelli stampa e verranno definiti in dettaglio i punti del piano di trattamento di ogni caso.
Per l’iscrizione al corso è necessario prenotarsi in anticipo chiamando la nostra segreteria organizzativa al num 0815123928 per l’invio dei file stl per la stampa 3d.
Se vuoi altre info scrivi a idiagnosi@gmail.com
Corso di pianificazione e chirurgia guidata full arch
Obiettivi del corso.
Negli anni mi sono molto appassionato a questa tecnica che eseguo in guidata da più di 10 anni, numerose sono state le tecniche e i materiali utilizzati, ed alcuni oggi fanno ancora la differenza come impronta in gesso che assicura un corretto trasferimento, il doppio provvisorio per il trasferimento del designer al laboratorio, secondo il piano di trattamento razionale che spero tu conosca, ma in tutti i casi è essenziale un analisi attenta di tutte le variabili tecniche e chirurgiche. Attraverso una pianificazione attenta e specifica adattata al singolo caso, verranno esposte le possibili problematiche e la loro soluzioni, per giungere all’intervento in maniera serena e donare al paziente i vantaggi indiscussi della chirurgia..
Durante il corso saranno esposti i punti chiave del protocollo dalla selezione del paziente,la diagnosi e pianificazione virtuale, la progettazione della dima chirurgica fino alla live surgery in cui sarà proiettato l’intervento in tutte le sue fasi, variabili tecniche e soluzioni.
Contenuti del corso.
•La comunicazione efficace e selettiva.
•La documentazione essenziale, digitale e reale.
•Lo studio preliminare del caso.
•Preparazione del paziente all’esame radiografico.
•I software simplant; Blue sky.
•Il percorso diagnostico e di pianificazione virtuale.
•La dima chirurgica dal laboratorio allo studio.
•Le fasi chirurgiche in guidata.
Il corso ha un costo di 400 euro + iva per partecipante. il corso è per max 20 partecipanti ha una durata di una giornata in cui saranno esposte prima la fasi teoriche prima di affrontare l’intervento in live che sarà descritto in via preliminare su una sezione specifica protetta da password.
Per iscriverti al corso clicca qui!